মাইগ্রেন এবং গর্ভাবস্থা: কীভাবে পরিকল্পনা করবেন, কীভাবে নিরাপদে চিকিৎসা করবেন
অনেক নারী, যারা মাইগ্রেনে ভুগছেন, গর্ভাবস্থা পরিকল্পনা করতে ভয় পাচ্ছেন। এই ভয়গুলো যুক্তিযুক্ত - নির্দেশিকার মতে, ৯৯% ওষুধ গর্ভাবস্থায় গ্রহণ করা যাবে না। তবে, গর্ভাবস্থায় মাইগ্রেনের গবেষণার পর্যালোচনা দেখিয়েছে যে চিকিৎসার বিকল্প আছে।
ভালো খবর: প্রথম ট্রাইমিস্টারে ৮০% মহিলা আক্রমণের উপশম অনুভব করেন (বিশেষ করে যারা মাসিক সময়ের মাইগ্রেনে ভুগছেন তাদের মধ্যে), ৬০% পর্যন্ত গর্ভকালীন স্তন্যপান শেষ হওয়া অবধি এটি ভুলে যান। ৪-৮% ভবিষ্যৎ মায়ের জন্য এটি পরিবর্তন হয় না, তাদের জন্য আমি আমার গবেষণা পরিচালনা করেছি।
উপলব্ধ তথ্য এবং সাহিত্য সংক্রান্ত তথ্য সামনের অংশে বিস্তারিত মন্তব্য নিয়ে আলোচনা করা হয়েছে।
মাইগ্রেনের গর্ভাবস্থায় প্রভাব
সম্ভাব্য সমস্যাগুলো থাকতে পারে এবং সেগুলো সম্পর্কে আগে থেকেই জানা প্রয়োজন। কিন্তু, যদি আমরা নিজেদের প্রতি যত্নবান হই এবং কিছুটা জ্ঞান সংগ্রহ করি, তবে এই সময়টি পার করা সহজ হবে।
গর্ভাবস্থায় ২৪ ঘণ্টার বেশি সময় ধরে চলতে থাকা গুরুতর আক্রমণগুলি উদ্বেগ সৃষ্টি করতে পারে এবং জরায়ু এবং তৃতীয় ট্রাইমেস্টারে চলতে থাকে। এই অবস্থাগুলি প্রায়এক্লাম্পসিয়া এবং অন্যান্য জটিলতাকে উস্কে দিতে পারে (আমি এই প্রবন্ধে প্রচলিত ভীতিজনক পরিসংখ্যান দেওয়ার উদ্দেশ্যে নেই, তবে স্বতন্ত্রভাবে অধ্যয়নের জন্য একটি উৎস উল্লেখ করতে হবে 1 )।
মাইগ্রেনের প্রভাব সরাসরি fetus এ নেই। তবে, মায়ের খারাপ স্বাস্থ্য, ঘুমের অভাব এবং গুরুতর আক্রমণের সময় অনাহার শিশুকে পরোক্ষভাবে ক্ষতি করতে পারে। শিশুর কম ওজন এটি রোগের সবচেয়ে সাধারণ নেতিবাচক প্রভাব। অতএব, গুরুতর ক্ষেত্রে আক্রমণটিকে সংবিধান ڪرڻের চেষ্টা করতে হবে, না তা সহ্য করতে হবে।
মায়েদের উদ্বিগ্ন হওয়া উচিত এমন কিছু উপসর্গ
মাইগ্রেনের কিছু উপসর্গ, বিশেষ করে প্রথমবারের মতো প্রকাশিত হলে, ডাক্তারদের সাথে যোগাযোগের কারণ হতে পারে (তাৎক্ষণিক):
- আপনি প্রথমবার অটোয়ার অভিজ্ঞতা করেছেন অথবা এটি এক ঘণ্টার বেশি সময় ধরে চলছে;
- উচ্চ রক্তচাপ (সব সময় পরিমাপ করুন, এমনকি যখন আপনি মনে করেন যে এটি একটি সাধারণ আক্রমণ);
- ব্যথা আকস্মিকভাবে এসেছে এবং ১ মিনিটের মধ্যে সর্বাধিক তীব্রতায় পৌঁছেছে;
- তাপমাত্রা বেড়ে গেছে, মাথার পেশীগুলি সংকোচন করছে (সাবধানতার জন্য কল করুন);
- আলো এবং শব্দের প্রতি সহনশীলতা simultaneoualy;
- মাথাব্যথা একপেশে নয়, তবে তীব্র এবং পালসেটিং;
- ব্যথার প্রকৃতির পরিবর্তন;
- প্রথম আক্রমণ দ্বিতীয় অথবা তৃতীয় ট্রাইমেস্টারের শেষের দিকে আসে।
ডাক্তার আশঙ্কাজনক উপসর্গগুলি সাবধানতার সাথে বিচার করবে এবং অন্যান্য রোগগুলি বাদ দেবে, অতিরিক্ত পরীক্ষার নির্দেশ দিতে পারে।
গর্ভাবস্থায় মাইগ্রেনের আক্রমণ কীভাবে উল্লেখ করবেন
নৈতিক কারণে, গর্ভাবস্থায় নারীদের সম্পূর্ণরূপে নিয়ন্ত্রিত গবেষণায় অংশগ্রহণের অনুমতি নেই। অতএব, অধিকাংশ ওষুধের নির্দেশিকায় গর্ভাবস্থা ব্যবহারের জন্য একটি অঙ্গভঙ্গি হিসাবে চিহ্নিত করা হয় - আমরা সরাসরি নিরাপত্তা প্রমাণ করতে পারি না। তবে, এটি মোটেও মানে নয় যে “কিছুই নেই”।
 Таблички адаптированы из Nature Reviews Neurology 11, 209–219 (2015) থেকে ফলিত হয়েছে। মূল এবং অনুবাদ প্রবন্ধের শেষে সংযুক্ত করা হয়েছে।
Таблички адаптированы из Nature Reviews Neurology 11, 209–219 (2015) থেকে ফলিত হয়েছে। মূল এবং অনুবাদ প্রবন্ধের শেষে সংযুক্ত করা হয়েছে।
আমাদের উপযুক্ত থেরাপিউটিক এবং ক্লিনিকাল পর্যবেক্ষণগুলি উপলব্ধ রয়েছে, যা সমীক্ষায় বিশেষ নিবন্ধে উপস্থাপন করা হয়। এই নিবন্ধগুলি সিস্টেমেটিক প্রাসঙ্গিকতা থেকে ডেটা বের করে এবং ডাক্তারেরা ঐ ওষুধগুলোর নিরাপত্তার মাত্রার উপর সিদ্ধান্ত নেয়।
এই প্রবন্ধটি কয়েক দশকের সর্বশেষ পর্যালোচনার ফলাফল।
আমি গুরুতর ওষুধ দিয়ে শুরু করব। 5-HT1 বিক্রিয়ার প্রতি সতর্ক মনোভাব এখনও বিরাজমান - ট্রিপটানগুলির প্রতি। এরপরও, ব্যবহারের অভিজ্ঞতা জড়ো হচ্ছে এবং আশার সূত্রপাত ঘটেছে।
ট্রিপটানগুলি
এটি তুলনামূলকভাবে নতুন একটি ওষুধের শ্রেণী, তবে এটি সকল মাইগ্রেনের পক্ষে পরিচিত, কারণ এইটি চিকিৎসার “সোনালি মান”। সবচেয়ে অধ্যয়িত ওষুধ হল সুমাত্রিপটান, ১৯৯৫ সালে ব্যবহারের অনুমোদিত হয়েছে - বস্তুটির ক্লিনিকাল ইতিহাস ২০ বছরের।
বর্তমানে ব্যবহৃত আটটি ট্রিপটানের মধ্যে, এটি সবচেয়ে কম রক্তনালী সংকুচিত করার প্রভাব রয়েছে এবং এটি জরায়ুর সংকোচন ঘটায় না। গর্ভবতী মহিলাদের জন্য যারা প্রথম ট্রাইমেস্টারে মাইগ্রেনের তীব্রতা অনুভব করছেন, তাদের জন্য সুমাত্রিপটানকে শর্তসাপেক্ষে নিরাপদ থেরাপি বিকল্প হিসেবে ধরা যেতে পারে।
ক্লিনিকাল তথ্য ক্রমশ বাড়ছে এবং সেগুলি সুমাত্রিপটানের গর্ভাবস্থা এবং শিশুর স্বাস্থ্যের উপর নেতিবাচক প্রভাব দেখায় না। তবে, মাইগ্রেনের ইতিহাস থাকা মহিলাদের মধ্যে নবজাতকের ২৫০০ গ্রাম থেকে কম ওজন থাকার পরিসংখ্যানগতভাবে উল্লেখযোগ্য সংখ্যা উপস্থিত থাকে (এবং যারা ঔষধ গ্রহণ করে এবং যারা করেনা)।
প্রবন্ধ প্রকাশের পূর্বে আমি সবচেয়ে সাম্প্রতিক ব্রিটিশ চিকিৎসক গাইড খুঁজে পেয়েছি ব্রিটিশ চিকিৎসক গাইড , যেখানে সুমাত্রিপটান বৈশিষ্ট্যযুক্ত মাত্রে একটি লেখা সংযুক্ত করা হয়েছে: “অপকারী ফলাফল পাওয়া যায়নি, এটি সুপারিশ করা যেতে পারে।”
সম্প্রতি জীবন্ত প্লেসেন্টায় গবেষণা চালানো হয়: একটি একক সর্বনিম্ন ডোজের ১৫% এর বেশি বাধা অতিক্রম করে না। এই পরিমাণ পদার্থের কোনো প্রভাব ফেলেনা 2 । প্রসবকালীন সময়ে গ্রহণ বন্ধ করে দিতে হবে, কারণ এটি জন্মের পর রক্তক্ষরণের ঝুঁকি বাড়াতে পারে। এটি এর কর্মকাণ্ডের সাথে সরাসরি সম্পর্কিত।
হাজার হাজার ক্যাম্পাসের বৃহৎ গবেষণাগুলো নরওয়ে, সুইডেন এবং ডেনমার্ক কর্তৃক পরিচালিত হয়। এতে অসাধারণ চিকিৎসকের তথ্যসংগ্রহ রয়েছে যা সমস্ত কিছু নথিভুক্ত করা হয়। আমি নরওয়েজিয়ান পর্যালোচনার সাথে পরিচিত হওয়ার সুপারিশ করছি, কারণ এতে কিছু মূল্যবান তথ্য রয়েছে যা প্রবন্ধে অন্তর্ভুক্ত করা সম্ভব নয় 3 ।
নন-স্টেরয়েডাল অ্যান্টি-ইনফ্লেমেটরি ড্রাগস (NSAIDs)
ইবুপ্রোফেন, নাপ্রক্সেন এবং ডিক্লোফেনাক দ্বিতীয় ট্রাইমেস্টারে তুলনামূলকভাবে নিরাপদ নির্বাচন হিসেবে গণ্য হয়, তবে প্রথম এবং তৃতীয় ট্রাইমেস্টারে সুপারিশ করা হয় না। ইবুপ্রোফেন মাসের ৩০ সপ্তাহ পরে এড়ানো উচিত, যেহেতু এটি প্রাথমিক রক্তনালী বন্ধ অথবা কমপ্লিট হতে পারে। কিছু জনসংখ্যার গবেষণা প্রথম ট্রাইমেস্টারে NSAIDs থেকে সমস্যা নিশ্চিত করে, অন্যরা নয়।
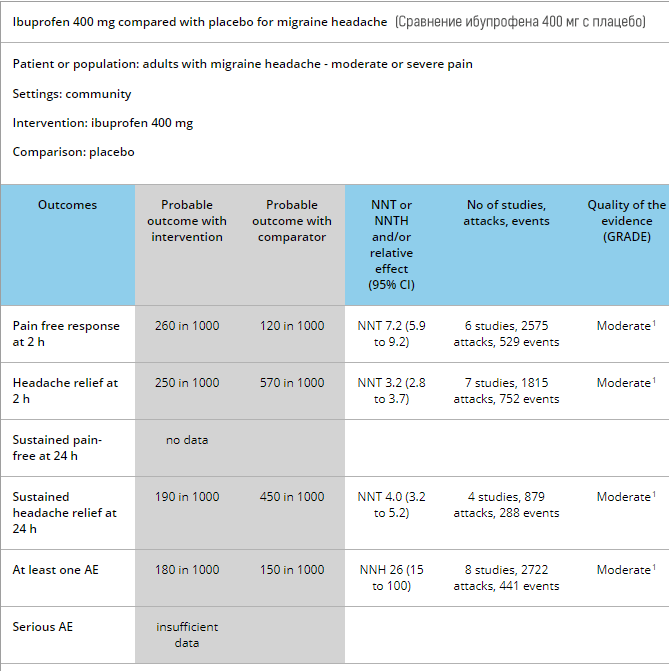 মাইগ্রেনের চিকিৎসায় ইবুপ্রোফেনের সব গবেষণার মেটা-পর্যালোচনার ফলাফল দেখা যাচ্ছে যে এটি গড়পড়তায় ৪৫% কার্যকরী প্লেসিবো তুলনায়।
মাইগ্রেনের চিকিৎসায় ইবুপ্রোফেনের সব গবেষণার মেটা-পর্যালোচনার ফলাফল দেখা যাচ্ছে যে এটি গড়পড়তায় ৪৫% কার্যকরী প্লেসিবো তুলনায়।
NSAIDs ব্যবহার গর্ভাধারণ বাধা দেয় এবং গর্ভপাতের ঝুঁকি বাড়ায়।
অ্যাসপিরিন কম ডোজে তৃতীয় ট্রাইমেস্টারের আগে নেওয়া যেতে পারে, ৩০ সপ্তাহের বেশি নয় (প্রতিদিন ৭৫ মিগ্রামের বেশি নয়), যদি এটি গর্ভাবস্থার পূর্বে মাইগ্রেন উপশমে সহায়ক হয়। যদি অ্যাসপিরিন সাহায্য না করে - ঝুঁকি নিয়ে কোনও অর্থ নেই, কারণ এটি শিশুর প্লেটলেট ফাংশনে প্রভাব ফেলে।
ব্যথানাশক
প্যারাসিটামল (অ্যাসিটামিনোফেন) আক্রমণের সময় ব্যথা উপশম করার জন্য নির্বাচিত ওষুধ। এটি অ্যাসপিরিন এবং ক্যাফিনের সাথে একত্রে উচ্চ কার্যকরী। এই ক্ষেত্রে ক্যাফিন পরিবহন হিসাবে কাজ করে, পদার্থের শোষণ বাড়ায় এবং এটি একটি ট্যাবলেটে স্বতন্ত্র উত্তেজনামূলক প্রভাব পড়ার কিছু নেই। অ্যাসিটিলস্যালিসিলিক অ্যাসিড গ্রহণের উপর বিধিনিষেধ মনে রাখতে হবে।
The Journal of Headache and Pain (2017) 18:106 পৃষ্ঠা 11 এ বলা হয়েছে: “উপরোক্ত তথ্য থেকে, ৫০০ মিগ্রামের প্যারাসিটামল অথবা ১০০ মিগ্রামের অ্যাসপিরিন, ১০ মিগ্রামের মেটোক্লোপ্রামাইড অথবা ৫০ মিগ্রামের ট্রামাডল কঠিন আক্রমণের প্রথম নির্বাচনের লক্ষ্যে আনতে সুপারিশ করা হয়।”
কিছু মহিলা প্রথম কয়েক মিনিটের মধ্যে “অটো” স্টার্ট আপ করার পরে প্যারাসিটামল নিয়ে আক্রমণ দমন করেন।
 অ্যাসিটামিনোফেন বা প্যারাসিটামল
অ্যাসিটামিনোফেন বা প্যারাসিটামল
আমাদের বৃহৎ ডেনমার্ক গবেষণায় দেখা গেছে যে জননির্বাচিত শিশুদের, যাদের মা গর্ভাবস্থায় প্রতি সপ্তাহে ২ ডোজের বেশি প্যারাসিটামল নিয়েছেন, তারা হাইপারঅ্যাক্টিভিটিতে পরিসংখ্যানগতভাবে বৃদ্ধি পেয়েছে। অন্যান্য পর্যালোচনা এমন সম্পর্ক খুঁজে পায়নি। নিঃসন্দেহে, ডোজ এবং গ্রহনের ফ্রিকোয়ারেন্স গুরুত্বপূর্ণ।
ক্যাফিন
কিছু দৃষ্টান্ত মহিলারা এক কাপ কফির সাথে মাইগ্রেনের ব্যথা উল্লেখযোগ্যভাবে কমাতে পারে। কখনো কখনো এই কৌশলটি এমনকি আমার পক্ষেও কাজ করে। কফি - আক্রমণের সময় সহায়তার জন্য সবচেয়ে সহজ এবং নিরাপদ উপায়। গর্ভাবস্থার গর্ভাবস্থায় এবং শিশুর উপর গৃহস্থালির ক্যাফিনের কোন নেতিবাচক প্রভাবের প্রমাণ নেই (একদিনে ২ কাপ)। যদি ক্যাফিন পূর্বে সহায়ক হয় তবে এটি গর্ভাবস্থায় তা পরিত্যাগ করার দরকার নেই।
অপিয়েটস এবং অপিওইডস
শুধুমাত্র দুর্বলগুলি, যেমন ট্রামাডল এবং কোডিন। প্রাথমিক সময়ের জন্য সর্বাধিক প্রসবকালীন সময়ের জন্য এক বা দুইবার নেওয়া যেতে পারে, যদি উল্লিখিত কিছুই ফলপ্রসু হয়। উদ্ভিদভিত্তিক অপিওডগুলি বিরল, তবে স্যালভি চায়ের দাবি করা উচিত (এটি অপিয়েট হিসাবে একটি সংমিশ্রণ হিসেবে একজন মাতৃ সংকোচন উস্কে দেয়)।
যদিও ট্যান্ডাল সুরক্ষা ছিল গর্ভাবস্থার পূর্বে ব্যথা উপশম - অন্যান্য বিকল্প চেষ্টা করুন। সম্ভবত, এই সময় অপিয়েটগুলি মলিন দিতে পারে এবং তাদের গ্রহণের অর্থ নেই। যদিও আমি সেই সকল মাইগ্রেনের জন্য যথেষ্ট বোধ করি, যারা প্রথমবার সহায়ক কাজে ধরে রেখেছেন। প্রধান সমস্যা হল দীর্ঘস্থায়ী ব্যথা, দ্রুত অপিয়েট গ্রহণের সময় স্থিতিশীল হয়ে যায়। সময়ের সাথে সাথে আক্রমণগুলি নিয়ন্ত্রণ করার কিছু থাকবে না।
বিরামবিধারণমূলক
মেটোক্লোপ্রামাইড এবং সাইক্লিজিন কখনও কখনও গুরুতর তলপেটের জন্য নির্ধারণ করা হয়, যখন অন্তত কার্যকর ডোম্পেরিডনে এখনও পর্যাপ্ত পরিমাণে গবেষণা হয়নি। বিরামবিধারণমূলক পদার্থগুলি মাইগ্রেনের উপসর্গ হ্রাস করে এবং প্রয়োগে চলমান ওষুধের সাফল্য বাড়ায় (সুমাত্রিপটানের সাথে একসাথে দিচ্ছে) 4 ।
ক্লোরপ্রোমাজিন এবং প্রোখ্লোরপেরাজিন কঠোরভাবে তৃতীয় ত্রৈমাসিক পর্যন্ত ব্যবহৃত হয়। ডক্সিলামিন, Histamine H1 রিসেপ্টরের অ্যান্টাগনিস্ট, পিরিডক্সিন, ডাইক্লোমাইন এবং ফেনোথিয়াজিনগুলির গর্ভাবস্থা ও ভ্রূণের উপর নেতিবাচক প্রভাব লক্ষ্য করা যায়নি, তবে মেটোক্লোপ্রামাইডের তুলনায় তাদের দেওয়া অনেক কম হয়। প্রসূতি-লক্ষণক সমস্যা হল পার্শ্বপ্রতিক্রিয়া, নিয়মিত ব্যবহারের ব্যাপারে সতর্ক থাকুন।
গর্ভবতীদের মাইগ্রেনের প্রতিরোধক চিকিৎসা
প্রতিরোধমূলক ব্যবস্থাগুলির মধ্যে ঔষধ, খাদ্যগত সম্পূরক (বাড়তি খাবার) এবং কিছু ফিজিওথেরাপি অন্তর্ভুক্ত: ম্যাসেজ এবং অ্যাকুপাংচার। আমি এখানে অ্যাকুপাংচারের বিষয়ে আলোচনা করব না, তাছাড়া, প্ল্যাসেবো-মনস্তাত্ত্বিক থেরাপির অংশ হিসেবে এটি ব্যথা এবং উদ্বেগজনিত ব্যাধিগুলির ক্ষেত্রে কার্যকর ( Acupuncture for the prevention of episodic migraine )। আমি কিছু ব্রিটিশ নির্দেশিকা দেখেছি - অ্যাকুপাংচারের বিষয়ে একটিও শব্দ নেই, যা ভাল।
ঔষধ
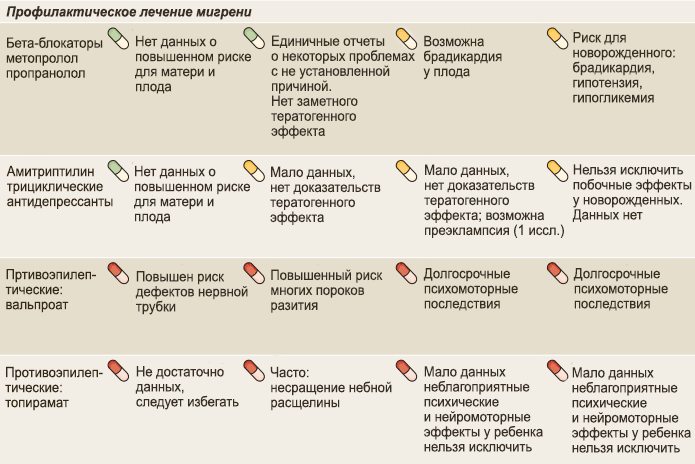
প্রায় সব কিছু যেগুলি সাধারণত মাইগ্রেনের প্রতিরোধের জন্য সুপারিশ করা হয়, সেগুলি ভবিষ্যৎ মায়েদের জন্য উপযুক্ত নয়: বিটা-ব্লকার, প্রতিহিংসামূলক, অ্যান্টিডিপ্রেসেন্টস, ACE ইনহিবিটার, ARB, ক্যালসিয়াম চ্যানেল ব্লকার এবং থাকা সত্ত্বেও চিকিৎসার জন্য কম পরিচিত বোটুলোটক্সিন টাইপ A (BTX-A)।
এই সবগুলি hipertoni, বিষণ্নতা এবং প্রতিহিংসার চিকিৎসার জন্য ব্যবহৃত হয়। আমরা নিজেরা এই ওষুধগুলি নির্ধারণ করি না, অতএব গর্ভধারণের পরিকল্পনা করার সময়, ডাক্তারের কাছে কিছু গ্রুপের ডোজ কমানোর বা সাময়িকভাবে কিছু ওষুধ বন্ধ করার বিষয়ে প্রশ্ন করতে হবে।
বিটা-ব্লকার
এন্টিহাইপারটেনসিভ ওষুধের সঙ্গে, যেমন মেটোপ্রলো এবং প্রোপ্রানোলো, সব কিছু জটিল। প্রায় সকল তথ্য এই দিকে নির্দেশ করে যে গর্ভধারণের পূর্বে ধীরে ধীরে এগুলি গ্রহণ বন্ধ করতে হবে।
প্রোপ্রানোলোতে মাইগ্রেন প্রতিরোধের জন্য একটি শক্তিশালী প্রমাণ ভিত্তি রয়েছে এবং কিছু ক্ষেত্রে এটি হাইপারটেনশনের রোগীদের মধ্যে প্রয়োজন হতে পারে, বিশেষ করে গর্ভাবস্থায়। সেক্ষেত্রে এর গ্রহণ দ্বিতীয় ত্রৈমাসিক পর্যন্ত সর্বনিম্ন সম্ভাব্য ডোজে অব্যাহত থাকে।
লিজিনোপ্রিল, এনালাপ্রিল এবং অন্যান্য প্রিলগুলো খুবই নিষিদ্ধ। ঔষধটি স্বাভাবিকভাবে বেরােপামিল সর্বনিম্ন ডোজে (1) ব্যবহৃত হয়। সব বিটা-ব্লকার তৃতীয় ত্রৈমাসিকের আগে বাতিল করা হয়।
প্রোটিহিংসামূলক ঔষধ
ভ্যালপ্রোয়েট এবং টপিরামেট খুবই কার্যকর, তবে গর্ভধারণের প্রস্তুতি এবং গর্ভাবস্থায় নিষিদ্ধ। এই ঔষধগুলোর টেরাটোজেনিসিটি নিয়ে কোন সন্দেহ নেই। ল্যামোট্রিজিন দ্বিপোলার বিঘ্নের চিকিৎসার জন্য কখনও কখনও মাইগ্রেনের ক্ষেত্রে নির্ধারণ করা হয়, এবং যদিও ঔষধটির গর্ভাবস্থায় নিরাপত্তার একটি ভাল প্রফাইল রয়েছে, এর কার্যকারিতা প্লেসেবোর চেয়ে ভাল নয় ( Antiepileptics for the prophylaxis of episodic migraine in adults )।
অ্যান্টিডিপ্রেসেন্টস
সবচেয়ে পুরো трициклический অ্যান্টিডিপ্রেসেন্ট এমিট্রিপটিলিন এর ব্যবহার নিরাপদ বলে মনে করা হয় (প্রতি দিন 10-25 মিগ্রা 6 )। গর্ভাবস্থা এবং ভ্রূণের উপর এর নেতিবাচক প্রভাব প্রমাণিত হয়নি, তবে নিয়মিতভাবে এটি গ্রহণকারী বিষণ্নতায় আক্রান্ত মহিলাদের মধ্যে প্রীএক্ল্যাম্পসিয়ার ঝুঁকি বাড়ানোর তথ্য রয়েছে।
তবে, এমিট্রিপটিলিন বেটা-ব্লকারগুলির পরে দ্বিতীয় লাইনের চিকিৎসা হিসাবে সুপারিশ করা হয়েছে, preventative হিসেবে। ত্রিশ সপ্তাহে যেকোনো অ্যান্টিডিপ্রেসেন্ট ধীরে ধীরে বাতিল করা হয়।
খাদ্যগত সম্পূরক
সংশ্লিষ্ট (একই আলটারনেটিভ) চিকিৎসা - নিরাপদ উপায়ে কঠিন মাইগ্রেনের আক্রমণ নিয়ন্ত্রণের জন্য সেরা সমাধান নয়। তবে কিছু পরিচিত নিরাপদ পদার্থ, যা ওষুধ নয়, প্রতিরোধে সাহায্য করতে পারে।
ম্যাগনেসিয়াম
মাইগ্রেনের প্রতিরোধের জন্য এর প্রমাণিত কার্যকারিতা স্তর B (সরাসরি: Level B: Medication probably effective)। গর্ভাবস্থায় এটি নিরাপদ (একটি ব্যতিক্রম: 5 দিনের বেশি অন্তঃশিরায় অন্তর্ভুক্তির ফলে শিশুর হাড় গঠনে প্রভাব পড়তে পারে)।
আমি এই নিবন্ধের জন্য ম্যাগনেসিয়ামের চিকিৎসা নিয়ে সবচেয়ে সাম্প্রতিক মেটা পর্যালোচনা পেয়েছি (2018) 7 । ম্যাগনেসিয়াম সাইট্রেট (সাইট্রেট) এখনও সবচেয়ে শোষণীয় (600 মিলিগ্রাম সুপারিশকৃত ডোজ), এবং অক্সাইড সবচেয়ে কম কার্যকর। সাইটটিতে ম্যাগনেসিয়ামের মাইগ্রেন চিকিৎসা নিয়ে একটি পৃথক নিবন্ধ রয়েছে, যা আমি সর্বশেষ তথ্য যোগ করব।
ম্যাগনেসিয়াম কার্যকর হয়, যখন এটি ক্লেকটসে ঘাটতি থাকে। তবে, এটি চেষ্টা করা উচিত, বিশেষ করে যখন খাদ্যগত সম্পূরক এবং কঠিন ওষুধের মধ্যে নির্বাচন করার সময়।
পিরিডক্সিন (ভিটামিন B6)
এটি আক্রমণের সংখ্যা হ্রাস করে এবং গা বমি গুরুত্ব সহকারে কমিয়ে দেয়। গর্ভাবস্থায় পিরিডক্সিনের নিরাপত্তা অত্যন্ত উচ্চ ডোজে প্রাণীদের উপর প্রমাণিত, এটি FDA দ্বারা অনুমোদিত। এর কার্যকরীর সঠিক মেকানিজম সম্পূর্ণরূপে বোঝা যায়নি, এই বিষয়ে আরো বিস্তারিত দিকে নজর রাখা যেতে পারে। ডোজগুলির জন্য নির্দিষ্ট পরামর্শ রয়েছে: দৈনিক 80 মিলিগ্রাম B6 বা অন্যান্য সম্পূরকের সঙ্গে 25 মিলিগ্রাম দৈনিক (যেমন, ফোলেট বা B12, অথবা B9/B12)।
পিরেথ্রাম (ডেভিলস পুত্র)
এই নতুন পদার্থটি কার্যকারিতা এবং নিরাপত্তা সম্পর্কে বিতর্কিত তথ্য নিয়ে আসে। এটি পরিষ্কার MIC-99 সংস্করণের জন্য বেশি পরিচিত। এটি জরায়ুর সংকোচনের ঝুঁকি তৈরি করে, তবে পিরেথ্রামের মৌলিক সমীচী পর্যালোচনায় এটি অন্তর্ভুক্ত নয়।
কোএনজাইম Q10
স্তর C: কার্যকারিতা এখনও নিশ্চিত করা হয় নি, তবে এটি সম্ভব। প্রীএক্ল্যাম্পসিয়া প্রতিরোধের বিষয়ে কিছু তথ্য রয়েছে, তাই এটি খাদ্যগত সম্পূরক হিসাবে সুপারিশ করা হয় (ধোঁরাপাতার জন্য বিশেষ করে কানাডিয়ান হেডেক সোসাইটি এটি রেকমেন্ড করে)।
রিবোফ্লাবিন (ভিটামিন B2)
স্তর B। এটি যারা আয়রন-ডিফিশিয়েন্ট অ্যানিমিয়ার জন্য প্রতিরোধমূলক পদার্থ হিসাবে পরিচিত। মাইগ্রেনের চিকিৎসার জন্য রিবোফ্লাবিনের জন্য সুপারিশকৃত ডোজ হল: দৈনিক 400 মিলিগ্রাম। ভবিষ্যৎ মায়েদের জন্য ডোজ আলাদা হতে পারে।
মেলাটোনিন
কিছু গবেষণার (এখনো কোনো পর্যালোচনা নেই) মতে, মেলাটোনিন নিরাপদ এবং গর্ভবতী মহিলাদের মাইগ্রেনের চিকিৎসার জন্য কার্যকর। ওষুধ থেকে মেলাটোনিনের শোষণযোগ্যতা বেশ অনিশ্চিত। তবে, কিছু ছোট প্লেসেবো-নিয়ন্ত্রিত গবেষণা প্লেসেবোর তুলনায় ফলাফলে পরিসংখ্যানগত গুরুত্ব দেখিয়েছে এবং এমিট্রিপটিলিনের ফলাফলের তুলনায় বেশ ফলপ্রসূ ছিল 8 । যদি আপনার ঘুম বা সার্কাডিয়ান রিদমের সমস্যা হয়, তবে কেন মেলাটোনিন চেষ্টা করবেন না - এটি অ্যান্টিডিপ্রেসেন্টের বিকল্প হতে পারে 9 ।
নেশা ব্লক করার জন্য অ্যানাস্থেটিকের ইনজেকশন
এটি অসন্তুষ্টির ক্ষেত্রে ব্যবহৃত একটি পদ্ধতি, এমন বৃহৎ মাইগ্রেনে। এই পদ্ধতি প্রতিহিংসামূলক + অ্যান্টিডিপ্রেসেন্ট + ওপিওড সংমিশ্রণের বিকল্প। পেরিফেরাল নার্ভ ব্লক এখন একটি অস্বাভাবিক ঘটনা নয়, তবে গর্ভবতী মহিলাদের উপর এটি এড়ানো হয়। পশ্চিমা দেশগুলিতে গর্ভবতীদের ওপর ব্লকেডের তথ্য বাড়ছে, ফলাফল বেশ আশাব্যঞ্জক 10 । কিছু ক্ষেত্রে আক্রমণ 6 মাস পর্যন্ত ফিরে আসে না।
ইনজেকশনগুলি এক বা একাধিক এলাকায় প্রদান করা হয়: বড় অক্সিপিটাল নার্ভ, অরিকুলোটেম্পোরাল, সুপ্রোপার-অভ্যুত্থান এবং সুপ্রানুক্লিয়ার নার্ভ (1-2% লিডোকাইন, 0.5% বুপ্রিভাকাইন বা কর্টিকোস্টেরয়েড)। 80% ক্ষেত্রে ব্যথা দ্রুত শিথিল হয়। কিছু কম শতাংশের জন্য এটি প্রভাব ফেলছে না।
এই পদ্ধতি সাধারণত অক্সিপিটাল নার্ভ ব্লক হিসাবে পরিচিত। লিডোকাইন নিরাপদ, বুপ্রিভাকাইন শর্তসাপেক্ষে নিরাপদ (তথ্য কম), এবং স্থানীয় corticosteroids এখনও আলোচনাধীন। দীর্ঘকালীন মাথাব্যথার এ চিকিত্সার মধ্যে লিডোকাইন ব্লক গর্ভাবস্থার পরিপ্রেক্ষিতে অত্যন্ত সম্ভাবনাময়।
সারসংক্ষেপ। ওষুধের নির্বাচনের ক্ষেত্রে গর্ভধারণের পরিকল্পনার পদ্যে মনোযোগী হওয়া প্রয়োজন। নিয়মিত ব্যবহৃত প্রতিরোধক ওষুধের বিষয়ে নির্ধারণ করা বিশেষভাবে গুরুত্বপূর্ণ - প্রায় সব প্রতিরোধক গর্ভধারণের পূর্বে ধীরে ধীরে বন্ধ করা হয়। কিছু অতিরিক্ত তথ্য অপরিহার্য, অবশ্যই আপনি আপনার ডাক্তারের ওপর সম্পূর্ণ বিশ্বাসী।
স্তন্যদানকালে মাইগ্রেনের চিকিৎসা
ল্যাকটেশনের প্রক্রিয়া 80% মহিলাদের মাইগ্রেন থেকে রক্ষা করে। যদি আক্রমণ ফিরে আসে, তবে এই সময়ে অবস্থান নিয়ন্ত্রণ করা গর্ভাবস্থার তুলনায় অনেক সহজ। এতটুকু জানা যথেষ্ট যে ওষুধের কনসেনট্রেশন কত মাতৃদুগ্ধে থাকে এবং এটি শিশুর দ্বারা কতখানি শোষিত হয় 12 ।
প্যারাসিটামল স্তন্যদানকালে সবচেয়ে নিরাপদ বলে মনে করা হয়। মাতৃদুগ্ধে এর কনসেনট্রেশন কম এবং শিশুদের মধ্যে গতির অবস্থা প্রাপ্তবয়স্কদের তুলনায় প্রায় সমান। ক্লিনিকাল পর্যবেক্ষণে একটি নবজাতক (2 মাস) প্যারাসিটামলের সংস্পর্শে আসার পরে রাশির এক ঘটনা জানা গেছে।
NPSV স্তন্যদানের সঙ্গে সামঞ্জস্যপূর্ণ, ইবুপ্রোফেনের সংক্ষিপ্ত অর্ধজীবনের কারণে এটি নির্বাচনের ওষুধের মধ্যে সুপারিশ করা হয় (প্রায় 2 ঘণ্টা)। মাতৃদুগ্ধে এর সবচেয়ে কম তীব্রতা, এবং কোনও পার্শ্বপ্রতিক্রিয়ার রিপোর্ট করা হয়নি। ডিকলোফেনাক এবং ন্যাপ্রোক্সেন গ্রহণে সতর্কতা অবলম্বন করা উচিত, গ্রহণের পরে 4 ঘণ্টা স্তন্যদান বন্ধ রাখতে হবে। এগুলি দ্বিতীয় গ্রুপের নির্বাচনের ওষুধ।
অনিয়মিত মাত্রার অ্যাসপিরিন গ্রহণযোগ্য, তবে অ্যাসিটিস্যালিসিলিক অ্যাসিডকে কেন্দ্র করে বিতর্ক চলমান। এই পদার্থের উচ্চ স্তরের নিঃসরণ হয়, যা শিশুর প্লেটলেটগুলিকে প্রভাবিত করে।
ট্রিপট্যানস, এমনকি ইনজেকশনগুলি, প্রায় মাতার দুধে চলে যায় না। তবে 12 ঘণ্টা নেওয়া এবং স্তন্যদান বন্ধ রাখার পূর্বের সতর্কতা এখনও বহাল আছে (1998 সালে এটি কার্যকর হয়)। সুম্যাত্রিপটানের প্রাপ্তবয়স্কতার সময় প্রায় 1 ঘণ্টা এবং অত্যন্ত কম শোষণযোগ্যতার কারণে, 12 ঘণ্টা অত্যধিক। আধুনিক গবেষণাগুলি আক্রমণ কাটানোর পরে স্তন্যদান পুনরায় শুরু করার সুপারিশ করে।
এলেট্রিপটান গর্ভাবস্থায় খুব কম অধ্যয়ন করা হয়েছে, তবে স্তন্যদানের জন্য এটি সুম্যাত্রিপটানের তুলনায় বেশি প্রাধিকার দেওয়া হয়েছে। কারণ পদার্থটি প্লাজমা প্রোটিনের সাথে সংযুক্ত হয় এবং মাতৃদুগ্ধের কাছে খুব সোনালীভাবে পৌঁছায়। দৈনিক 80 মিলিগ্রাম এলেট্রিপটানের সম্পূর্ণ নিরাপত্তা মূল্যায়ন করা হয়েছে 11 ।
ওপিওয়েডগুলি জরুরি ক্ষেত্রে একক আক্রমণের জন্য গ্রহণযোগ্য, কারণ মহিলাদের মধ্যে তীব্রতা কম থাকে। এখানে কেবল কোডিনের কথা বলা হয়, এটি সব মাদকসহ ব্যথা নিরাময়কারী মধ্যে সবচেয়ে দুর্বল।
এরগোটামিন (আমলকী অ্যালকালয়েড) পুরোপুরি নিষিদ্ধ। এই ওষুধটির শক্তি খুব দুর্বল এবং এর পার্শ্বপ্রতিক্রিয়া যথেষ্ট সমস্যা নিয়ে আসে। উষ্ণতার মধ্যে লক্ষণীয় স্তর উপস্থিত থাকে, যা কনভালসনের এবং ডিহাইড্রেশনের কারণ হয়।
প্রতিরোধক ঔষধগুলির, বিশেষ করে মেটোক্লোপ্রামাইডের কাযিকৃত নিষ্কাশনের স্তর গড়ের চেয়ে বেশি (এটি অস্থির এবং এটি মায়ের দেহের উপর নির্ভর করে: 4.7 থেকে 14.3% পর্যন্ত), তবে এটি স্তন্যদানে অসংগঠিতভাবে নিতে অনুমোদিত। শিশুর ক্ষেত্রে কোনও পার্শ্বপ্রতিক্রিয়ার তথ্য নেই। বেটা-ব্লকারস প্রসবের পরে ফিরে আসতে পারে। বেশিরভাগ পর্যালোচনায় সবচেয়ে গবেষণা করা medoprolol এবং propranolol এর প্রতি একমত। মায়ের সম্পূর্ণ হয়েছে চিকিৎসা ডোজের 1.4% এর নিচে স্তনে খনিজ পদার্থগুলি খুব কম, যা কোলবাচ্চা এবং কম ওজনের শিশুদের জন্যও অবহেলা করা অল্প পরিমাণ। এটি একটি ভাল খবর, কারণ কিছু ওষুধ নিয়মিত নিতে হবে।
প্রতিরোধক অ্যান্টিইপিলেপটিক, গর্ভধারণের সময় নিষিদ্ধ, স্তন্যপান দেওয়ার সময় অনুমোদিত হয়। Valproate প্রায় পৌঁছায় না - 1.7% সর্বাধিক, শিশুর প্লাজমায় কেবলমাত্র ট্রেস পরিমাণ পাওয়া যায়। Topiramate 23% -এ একত্রিত করে, এবং এটি স্তন্যপান দেওয়ার সাথে মিলে যায় হিসাবে বিবেচিত হয়, তবে সবচেয়ে ছোট শিশুর জন্য নিয়ন্ত্রণ প্রয়োজন: অস্বস্তি, দুর্বল শুষ্ক প্রতিক্রিয়া, ডায়রিয়া।
অ্যান্টিডিপ্রেসেন্টস, বিশেষ করে amitriptyline, যদি প্রাথমিক প্রথম পছন্দের ওষুধ (বেটা-ব্লকারস এবং ডায়েটারি সাপ্লিমেন্ট) কাজ না করে, মাইগ্রেনের প্রতিরোধ হিসাবে ব্যবহার করা যেতে পারে। এটি স্তন্যপান দেওয়ার সাথে মিলে যায়, স্তনে পদার্থের স্তর কম থাকে - মায়ের ডোজের 2.5% পর্যন্ত। শিশুর প্লাজমায় স্তর পাওয়া যায় না বা ট্রেস। অন্যান্য অ্যান্টিডিপ্রেসেন্টস বিবেচনায় নেওয়া হয় না, কারণ এগুলোর অর্ধাকর্ষণ সময় উল্লেখযোগ্যভাবে বেশি এবং এটি থিওরিটিকালভাবে শিশুর শরীরে জমা হতে পারে (এখনও পর্যন্ত কোনো তথ্য নেই)।
ACE ইনহিবিটরস, বিশেষ করে enalapril, নবজাতকদের জন্য যা নেফ্রোটক্সিক। তাদের মূত্রনিস্কাশন অত্যন্ত কম - 0.2% পর্যন্ত, তবে enalapril ডেইলি নেওয়া হয়, তাই এটি স্তন্যপান দেওয়ার সাথে অ-মিশ্রণযোগ্য হিসাবে বিবেচিত হয়। কিছু সূত্রে “সাবধানে এবং নিয়ন্ত্রণে” গ্রহণের বিষয়ে বলা হয়েছে।
ম্যাগনেশিয়াম এবং রিবোফ্ল্যাভিন অতিরিক্তভাবে গ্রহণ করা যেতে পারে। স্তনে তাদের পরিমাণ সামান্য বাড়ে।
উপাত্ত। সমস্ত কার্যকরী ওষুধগুলি গুরুতর মাইগ্রেনের চিকিৎসার জন্য স্তন্যপানের সাথে সঙ্গতিপূর্ণ, কারণ এগুলি মা’র দুধে ফার্মাকোলজিক্যালভাবে গুরুত্বপূর্ণ পরিমাণে স্থানান্তরিত হয় না। দশকেরও বেশি পর্যালোচনা এবং গবেষণা পুনরায় পড়ে, আমি কখনোই দুধের দোহন করার সুপারিশ দেখিনি, তবে এই পছন্দ সবসময় মায়ের উপর থাকে।
উৎস এবং সাহিত্য
আমি তথ্যের উৎসগুলিতে দৃষ্টি আকর্ষণ করতে চাই। আমি যে সব নিবন্ধ এবং মেটা-পর্যালোচনা উল্লেখ করেছি তা পর্যালোচনা করা ক্লিনিকাল জার্নালে প্রকাশিত হয়েছে। সবচেয়ে গুরুত্বপূর্ণ এবং নতুন উপাদানগুলি গুগল ড্রাইভ এ মুক্ত প্রবেশাধিকার সহ একটি আলাদা ফোল্ডারে স্থানান্তরিত করা হয়েছে।
আপনার কাছে মূল উৎসের সাথে পরিচিত হওয়ার সুযোগ আছে, নথিতে:
- মূল নথির পূর্ণ পাঠ্য, sci-hub থেকে ডাউনলোড করা (লেখায় উল্লেখিত ফুটনোট সহ (১-১১) এবং তাদের লিঙ্ক)।
- প্রতিটি মূল নিবন্ধ এবং পর্যালোচনার মেশিন অনুবাদ (কিন্তু টেবিলগুলি নেই, সেগুলি অনুবাদ এবং ফরম্যাট করা খুব কঠিন)।
মূল উপাদানগুলিতে গর্ভবতী মহিলাদের মধ্যে বিভিন্ন ধরনের মাথাব্যথার উপর প্রচুর দরকারী তথ্য রয়েছে, সবকিছু একটিতে অবারিত করা যায় না। আমি সর্বদা মূল উৎসের দিকে নির্দেশ করা সুপারিশ করি, আপনি যদি রুশ ভাষায় লেখা লেখকের প্রতি আস্থা রাখেন। আপনার জন্য সাহায্যকারী হতে পারে নির্দেশিকা চিকিৎসা তথ্য অনুসন্ধানের জন্য।
আমি আশা করি, করা কাজটি কারও জন্য উপকারী হবে।