Migrain dan kehamilan: bagaimana merancang, bagaimana untuk merawat dengan selamat
Ramai wanita yang menderita migrain merasa takut untuk merancang kehamilan. Ketakutan ini berasas - jika melihat pada arahan, 99% ubat tidak dibenarkan diambil semasa mengandung. Namun, tinjauan mengenai migrain semasa kehamilan menunjukkan bahawa terdapat pilihan untuk rawatan.
Berita baik: sehingga 80% wanita sudah merasakan kelegaan serangan pada trimester pertama (terutamanya di kalangan kumpulan dengan migrain haid), sehingga 60% - melupakan migrain sehingga akhir penyusuan. Namun, 4-8% ibu hamil tidak mengalami perubahan, dan untuk mereka, saya telah melakukan penyelidikan saya.
Informasi mengenai sumber dan literatur telah ditetapkan di akhir artikel dengan komen terperincinya.
Adakah migrain mempengaruhi perjalanan kehamilan
Potensi masalah mungkin ada, dan kita perlu mengetahui terlebih dahulu. Tetapi, jika kita peka terhadap diri kita dan mengumpul sedikit pengetahuan, untuk mengharungi tempoh ini akan menjadi lebih mudah.
Kekhawatiran boleh timbul daripada serangan migrain yang teruk dengan aura yang berlangsung lebih dari sehari dan berterusan pada trimester kedua dan ketiga. Keadaan ini boleh mencetuskan preeklampsia dan beberapa komplikasi lain (dalam artikel ini, saya tidak mahu menuliskan sebarang statistik yang menakutkan, tetapi saya wajib memberikan sumber untuk kajian secara sendiri 1 ).
Migrain tidak mempunyai kesan langsung ke atas janin. Namun, keadaan tidak sihat ibu, kekurangan tidur dan kelaparan semasa serangan teruk boleh memberi kesan negatif kepada bayi. Berat badan rendah bayi adalah kesan negatif penyakit yang paling biasa. Oleh itu, dalam kes yang teruk, adalah penting untuk cuba mengawal serangan daripada mencuba untuk bertahan.
Simptom apa yang harus membimbangkan ibu hamil
Beberapa simptom migrain, terutamanya yang muncul untuk pertama kali, boleh menjadi alasan untuk pergi ke doktor (darurat):
- Anda mengalami aura untuk kali pertama atau ia berlangsung lebih dari satu jam;
- Tekanan darah tinggi (ukurlah sentiasa, walaupun anda menjangkakan itu adalah serangan biasa);
- Kesakitan datang secara tiba-tiba dan mencapai intensiti maksimum dalam satu minit;
- Suhu badan meningkat, otot leher kejang (perlukan menghubungi ambulans);
- Sensitiviti kepada cahaya dan bunyi secara serentak;
- Sakit kepala bukan unilaterally, tetapi sama kuat dan berdenyut;
- Perubahan dalam sifat kesakitan;
- Serangan pertama berlaku pada akhir trimester kedua atau ketiga.
Doktor akan menilai dengan teliti manifestasi tidak biasa dan mengecualikan penyakit lain, mungkin mengecualikan keperluan untuk pemeriksaan lanjut.
Cara mengurangkan serangan migrain semasa mengandung
Atas sebab etika, wanita hamil tidak dibenarkan menyertai sebarang penyelidikan terkawal mengenai ubat. Oleh itu, dalam arahan kebanyakan ubat, kehamilan adalah kontraindikasi untuk pengambilan - kita tidak dapat membuktikan keselamatan secara langsung. Tetapi ini tidak bermakna “semuanya tidak boleh”.
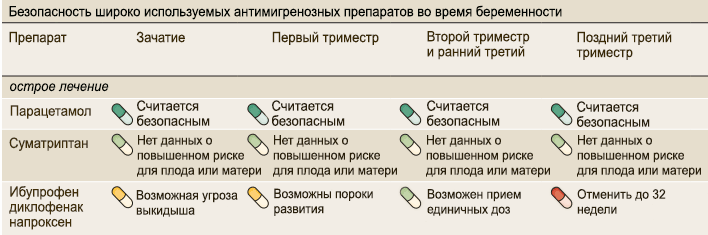 Таблички адаптированы из Nature Reviews Neurology 11, 209–219 (2015). Asal dan terjemahan terdapat dalam lampiran di akhir artikel.
Таблички адаптированы из Nature Reviews Neurology 11, 209–219 (2015). Asal dan terjemahan terdapat dalam lampiran di akhir artikel.
Kami mempunyai pemerhatian terapeutik dan klinikal yang dimasukkan ke dalam pendaftar khas di semua negara maju. Berdasarkan hasil tinjauan sistematik data dari pendaftar tersebut, doktor membuat kesimpulan tentang tahap keselamatan ubat.
Artikel ini adalah hasil kajian beberapa puluh tinjauan terkini.
Saya akan mula dengan senjata berat. Sikap berhati-hati masih ada terhadap agonis serotonin 5-HT1 - triptan. Namun, pengalaman penggunaan semakin bertambah dan semakin banyak data yang menjanjikan muncul.
Triptan
Ini adalah kelas ubat yang relatif muda, tetapi semua penghidap migrain mengenalnya, kerana ia adalah “piagam emas” rawatan. Yang paling banyak dikaji adalah sumatriptan, yang disahkan untuk digunakan pada tahun 1995 - sejarah klinikal bahan ini telah berlangsung selama 20 tahun.
Dari lapan triptans yang kini digunakan, ia mempunyai kesan vaskular yang paling lemah dan tidak menyebabkan pengecutan rahim. Sumatriptan boleh dianggap sebagai alternatif terapeutik yang secara asasnya selamat untuk wanita hamil yang mengalami kemerosotan migrain pada trimester pertama.
Data klinikal semakin banyak, dan mereka tidak menunjukkan kesan negatif sumatriptan ke atas perjalanan kehamilan dan kesihatan bayi. Namun, untuk wanita dengan migrain dalam sejarah, sentiasa ada jumlah bayi baru lahir dengan berat kurang dari 2500 g (baik yang mengambil ubat atau tidak).
Hampir sebelum penerbitan artikel ini, saya menemui panduan terkini doktor Britain di sini , yang menyenaraikan sumatriptan dalam saranan dengan catatan: “tiada hasil buruk yang dikenalpasti, boleh disarankan.”
Baru-baru ini, kajian dijalankan pada plasenta hidup: tidak lebih dari 15% daripada dos minimum tunggal melewati penghalang. Jumlah bahan ini tidak memberi kesan kepada janin 2 . Pengambilan pada tempoh pranatal harus dihentikan, kerana bahan ini boleh meningkatkan risiko pendarahan pasca bersalin. Ini berkaitan secara langsung dengan mekanisme tindakan susunannya.
Penyelidikan terbesar A5-HT1 dijalankan oleh orang Norway, Sweden, dan Denmark. Mereka mempunyai pendaftar perubatan yang fenomenal di mana segala-galanya didokumenkan. Saya syorkan untuk melihat kajian Norway, kerana ia mengandungi beberapa maklumat berharga yang tidak dapat dimasukkan dalam artikel 3 .
Ubatan Anti-radang Nonsteroid (NSAID)
Ibuprofen, naproxen, dan diklofenak dianggap pilihan yang relatif selamat pada trimester kedua, tetapi tidak disarankan pada trimester I dan III. Ibuprofen harus dielakkan selepas 30 minggu kerana risiko lebih tinggi penutupan arteri ductus pra-matang dan oligohidramnios. Beberapa kajian populasi mengesahkan masalah yang dikaitkan dengan NSAID pada trimester pertama, sementara yang lain tidak.
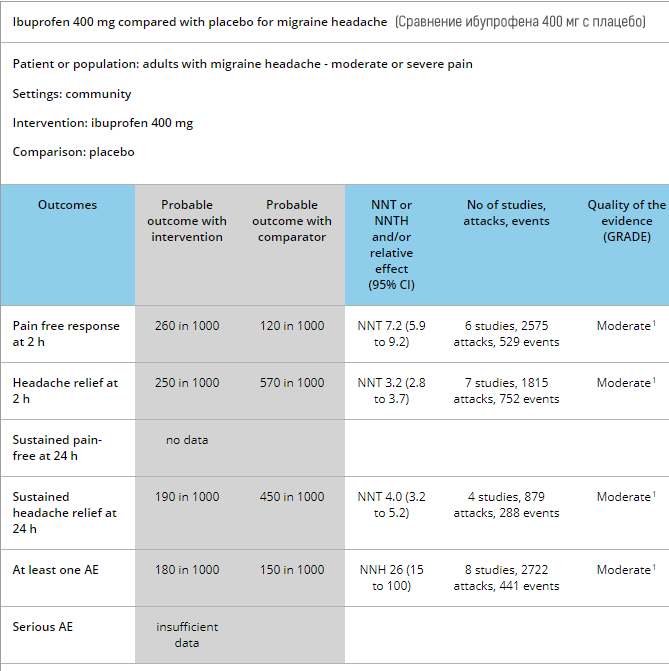 Sintesis meta-analisi semua kajian mengenai ibuprofen untuk migrain menunjukkan bahawa ia lebih berkesan daripada plasebo secara purata sebanyak 45%.
Sintesis meta-analisi semua kajian mengenai ibuprofen untuk migrain menunjukkan bahawa ia lebih berkesan daripada plasebo secara purata sebanyak 45%.
Pengambilan NSAID menghalang kehamilan dan dengan serius meningkatkan risiko keguguran.
Aspirin pada dos minima boleh diambil sehingga trimester III, tidak lebih dari 30 minggu (tidak lebih dari 75 mg sehari), jika ia membantu mengurangkan migrain sebelum kehamilan. Jika aspirin tidak efektif - tidak ada alasan untuk mengambil risiko, karena ia mempengaruhi fungsi platelet bayi.
Analgesik
Paracetamol (asetaminofen) adalah ubat pilihan untuk mengurangkan kesakitan semasa serangan. Ia paling berkesan apabila digabungkan dengan aspirin dan kafein (seperti Citramon atau Citrapak kita). Kafein dalam kes ini bertindak sebagai pengangkut, membantu penyerapan bahan dan jumlahnya dalam tablet tidak memberi kesan rangsangan. Penting untuk diingat tentang batasan pengambilan asid acetylsalicylic.
Dalam The Journal of Headache and Pain (2017) 18:106 muka surat 11 dinyatakan: “Berdasarkan data yang dinyatakan di atas, paracetamol 500 mg atau dalam kombinasi dengan aspirin 100 mg, metoclopramide 10 mg atau 50 mg tramadol disarankan sebagai pilihan pertama untuk rawatan simptomatik serangan teruk.”
Beberapa wanita meredakan serangan dengan paracetamol, jika mereka dapat mengambilnya dalam beberapa minit selepas “penyertaan” aura.
Kajian Denmark yang besar menunjukkan peningkatan signifikan dalam hiperaktif bayi yang ibunya mengambil tidak kurang dari 2 dos paracetamol seminggu semasa kehamilan. Tinjauan lain tidak menemukan korelasi seperti itu. Sudah tentu, dos dan frekuensi pengambilan adalah faktor penentu.
Kafein
Terdapat wanita bertuah yang dapat mengurangkan kesakitan migrain dengan secawan kopi. Kadang-kadang, saya pun dapat melakukannya. Kopi adalah cara paling mudah dan paling selamat untuk membantu diri sendiri semasa serangan. Tiada bukti yang menunjukkan kesan negatif pengambilan dosis biasa kafein ke atas perjalanan kehamilan dan janin (2 cawan sehari). Jika kafein membantu sebelum ini, tidak perlu menolak untuk menggunakannya semasa hamil.
Opioid dan Opioid
Hanya yang lemah, seperti tramadol dan kodein. Pengambilan tunggal atau dua kali dibenarkan sepanjang tempoh pranatal, jika tiada apa yang diterangkan di atas memberikan hasil. Opioid asal tumbuhan adalah jarang, tetapi harus mengelakkan teh sage (selain opioid yang terdapat, ia diduga menyebabkan pengecutan rahim).
Malah jika tramadol berkesan mengurangkan kesakitan sebelum kehamilan - cuba pilihan lain. Kemungkinan besar, dalam tempoh ini, opioid akan meningkatkan rasa loya dan tidak ada gunanya mengambilnya. Walau bagaimanapun, saya sangat memahami penghidap migrain yang berpegang teguh pada apa yang pertama kali membantu. Masalah utama adalah kesakitan kronik, yang dengan cepat mengakar dalam pengambilan opioid. Dengan masa, menyerang tidak akan dapat dirawat.
Antiemetik
Metoclopramide dan cyclyzine kadang-kadang disarankan untuk toksikosis teruk, tetapi domperidone yang tidak kurang berkesan masih belum cukup dikaji. Antiemetik memperbaiki simptom migrain dan meningkatkan kemungkinan keberkesanan ubat itu sendiri (disyorkan untuk diambil bersama sumatriptan) 4 .
 Metoklopramid
Chlorpromazine dan prochlorperazine adalah ketat sehingga trimester ketiga. Doxylamine, antagonis reseptor histamin H1, pyridoxine, dicyclomine, dan phenothiazines tidak menunjukkan pengaruh buruk terhadap janin dan kehamilan, tetapi penggunaannya jauh lebih jarang berbanding metoclopramide. Masalah dengan ubat antiemetik adalah kesan sampingan, jadi elakkan pengambilan secara sistematik.
Metoklopramid
Chlorpromazine dan prochlorperazine adalah ketat sehingga trimester ketiga. Doxylamine, antagonis reseptor histamin H1, pyridoxine, dicyclomine, dan phenothiazines tidak menunjukkan pengaruh buruk terhadap janin dan kehamilan, tetapi penggunaannya jauh lebih jarang berbanding metoclopramide. Masalah dengan ubat antiemetik adalah kesan sampingan, jadi elakkan pengambilan secara sistematik.
Rawatan pencegahan migrain bagi wanita hamil
Kumpulan langkah pencegahan termasuk ubat-ubatan, suplemen makanan (BAA), dan beberapa kaedah fisioterapi: urutan dan akupunktur. Saya tidak akan mengkritik akupunktur di sini, lebih-lebih lagi, dalam rangka psikoterapi plasebo, ia membantu terutamanya dalam kesakitan dan gangguan kecemasan ( Acupuncture for the prevention of episodic migraine ). Saya telah melihat beberapa panduan British - tidak ada perkataan mengenai akupunktur, sudah memuaskan.
Ubat-ubatan
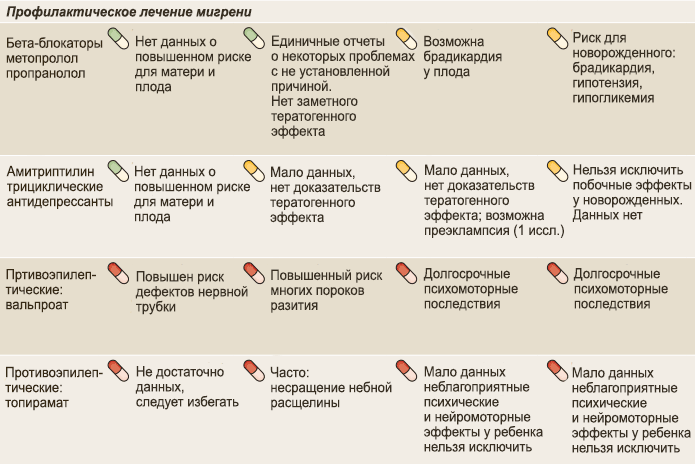
Hampir semua yang biasanya disyorkan untuk pencegahan migrain tidak sesuai untuk ibu hamil: beta-blockers, ubat anti-epileptik, antidepresan, ACE inhibitors, ARBs, pemblock saluran kalsium, dan botulinum toxin jenis A (BTX-A) yang masih kurang dikaji.
Semua ini digunakan untuk merawat hipertensi, depresi, dan epilepsi. Kita tidak boleh menetapkan ubat-ubatan tersebut kepada diri sendiri, jadi, merancang kehamilan, perlu mempertanyakan doktor tentang pengurangan dos atau kemungkinan penangguhan sementara beberapa ubat dari kumpulan ini.
Beta-blockers
Dengan ubat antihipertensi seperti metoprolol dan propranolol, situasinya rumit. Kebanyakan data menunjukkan bahawa perlu untuk secara beransur-ansur menghentikan pengambilannya sebelum kehamilan.
Propranolol mempunyai bukti yang kuat untuk pencegahan migrain dan dalam beberapa kes ia diperlukan bagi pesakit hipertensi, termasuk semasa hamil. Dalam kes tersebut, pengambilannya diteruskan dalam dos minimum sehingga trimester kedua.
Lisinopril, enalapril, dan ubat lain dalam kumpulan ini adalah dilarang sama sekali. Ubat pilihan yang tinggal adalah verapamil dalam dos minimum (1). Semua beta-blockers perlu dihentikan sebelum trimester III.
Ubat anti-epileptik
Valproate dan topiramate sangat berkesan, tetapi dilarang semasa persiapan untuk hamil dan semasa kehamilan. Tidak ada keraguan mengenai teratogenisiti ubat-ubatan ini. Lamotrigine untuk merawat gangguan bipolar kadang-kadang ditetapkan untuk migrain, dan walaupun ubat ini mempunyai profil keselamatan yang baik semasa kehamilan, keberkesanannya tidak lebih baik daripada plasebo ( Antiepileptics for the prophylaxis of episodic migraine in adults ).
Antidepresan
Penggunaan antidepresan trisiklik Amitriptyline dianggap selamat (10-25 mg sehari 6 ). Kesan negatifnya terhadap kehamilan dan janin belum terbukti, tetapi ada data tentang peningkatan risiko preeklampsia di kalangan wanita yang mengalami depresi dan mengambilnya secara sistematik.
Namun, Amitriptyline disyorkan sebagai pilihan garis kedua selepas beta-blockers, sebagai langkah pencegahan. Menjelang minggu ketiga puluh, semua antidepresan perlu dihentikan secara beransur-ansur.
Suplemen makanan
Perubatan komplementer (masih alternatif) bukanlah pilihan terbaik dalam mencari cara selamat untuk mengurangkan serangan teruk. Tetapi beberapa bahan selamat yang sudah biasa, yang bukan ubat, mungkin membantu dalam pencegahan.
Magnesium
Ia mempunyai tahap B untuk keberkesanan yang terbukti dalam pencegahan migrain (dengan kata lain: Level B: Medications are probably effective). Selamat semasa kehamilan (kecuali: pentadbiran intravena lebih dari 5 hari boleh mempengaruhi pembentukan tisu tulang bayi).
Dalam proses pengumpulan bahan untuk artikel ini, saya menjumpai meta-analisis terkini mengenai penyelidikan magnesium dalam terapi migrain (2018) 7 . Magnesium citrate (sitrus) masih kekal sebagai yang paling bioavailable (600 mg dosis yang disyorkan), paling buruk - oksida. Di laman web ini terdapat artikel khas mengenai rawatan migrain dengan magnesium, yang akan saya lengkapkan dengan data terkini.
Ada satu syarat - magnesium berfungsi jika terdapat defisit dalam sel. Walaupun begitu, ia patut dicuba jika ada pilihan antara BAA dan ubat-ubatan yang lebih berat.
Pyridoxine (Vitamin B6)
Mengurangkan jumlah serangan dan secara signifikan mengurangkan rasa mual. Keselamatan pyridoxine semasa kehamilan dibuktikan pada dos yang sangat tinggi pada haiwan, ia telah diluluskan oleh FDA. Mekanisme tindakannya belum difahami sepenuhnya, lebih lanjut mengenainya dalam sumber. Terdapat cadangan khusus untuk dos: 80 mg B6 sehari atau dalam kombinasi dengan suplemen lain 25 mg sehari (contohnya, asid folik/B12, atau B9/B12).
Pyrethrum (Tanacetum parthenium)
Bahan baru dengan data bercanggah mengenai keberkesanan dan keselamatan. Lebih dikenali melalui versi dimurnikan MIG-99. Terdapat risiko kontraksi rahim, dan pyrethrum belum dalam rekomendasi kajian terkini.
Koenzim Q10
Tahap C: keberkesanan tidak disahkan, tetapi mungkin. Terdapat data mengenai pencegahan preeklampsia, oleh itu ia disyorkan sebagai suplemen makanan (entah kenapa, khususnya disyorkan oleh Persatuan Sakit Kepala Kanada).
Riboflavin (Vitamin B2)
Tahap B. Semua orang tahu tentangnya sebagai langkah pencegahan bagi anemia kekurangan zat besi. Terdapat dos yang disyorkan untuk rawatan migrain dengan riboflavin: 400 mg sehari. Untuk ibu hamil, dos ini mungkin berbeza.
Melatonin
Berdasarkan beberapa kajian (belum ada ulasan), melatonin selamat dan berkesan untuk merawat migrain pada wanita hamil. Bioavailability melatonin dari ubat masih sangat dipertikaikan. Walau bagaimanapun, beberapa kajian plasebo-kawalan kecil menunjukkan kepentingan statistik hasil berbanding dengan plasebo dan amitriptyline dalam pencegahan serangan 8 . Jika anda mempunyai masalah tidur atau ritma sirkadian, mengapa tidak mencuba melatonin - ini mungkin sebagai alternatif kepada antidepresan 9 .
Blokade saraf dengan suntikan anestetik
Kaedah ini digunakan dalam kes yang putus asa, untuk migrain refraktori. Prosedur ini adalah alternatif kepada kombinasi anticonvulsants + antidepressants + opioids. Blokade saraf periferal tidak jarang berlaku sekarang, tetapi biasanya dielakkan untuk wanita hamil. Barat mengumpulkan lebih banyak data mengenai blokade pada wanita hamil, dan hasilnya lebih dari optimis 10 . Dalam beberapa kes, serangan tidak kembali sehingga enam bulan.
Suntikan diberikan pada satu atau beberapa kawasan: saraf occipital besar, auriculotemporal, supratrochlear, dan saraf supranuclear (1-2% lidocaine, 0.5% bupivacaine atau kortikosteroid). Pengurangan kesakitan berlaku dengan segera dalam 80% kes. Sebahagian kecil orang tidak mendapat manfaat sama sekali.
Prosedur ini lebih dikenali sebagai blokade pada saraf occipital. Lidocaine selamat, bupivacaine bersifat selamat secara bersyarat (data kurang), dan penggunaan tempatan steroid masih dibincangkan. Antara semua kaedah rawatan sakit kepala kronik, blokade lidocaine adalah yang paling menjanjikan dalam konteks kehamilan.
Kesimpulan. Harus berhati-hati memilih ubat lebih awal dalam proses perancangan. Terutama penting untuk menyelesaikan isu dengan ubat-ubatan pencegahan yang kita ambil secara berkala - hampir semua pencegahan secara beransur-ansur dihentikan sebelum hamil. Sedikit pengetahuan tambahan tidak akan merugikan, walaupun anda sangat yakin dengan doktor anda.
Apa yang perlu dirawat untuk migrain semasa menyusukan
Proses laktasi melindungi hingga 80% wanita daripada migrain. Sekiranya serangan kembali, mengawal keadaan dalam tempoh ini jauh lebih mudah berbanding semasa kehamilan. Cukup mengetahui kepekatan ubat dalam susu dan kemampuannya diserap oleh bayi 12 .
Paracetamol dianggap sebagai yang paling selamat semasa menyusu. Kepekatan dalam susu ibu adalah rendah, metabolisme bayi adalah hampir sama dengan orang dewasa. Dalam seluruh sejarah pemerhatian klinikal, hanya satu kes ruam bayi baru lahir (2 bulan) selepas terdedah kepada paracetamol melalui susu ibu yang diketahui.
NSAIDs boleh digunakan semasa menyusu, ibuprofen disyorkan sebagai ubat pilihan disebabkan oleh separuh hayatnya yang pendek (sekitar 2 jam). Ekskresi dalam susu ibu adalah rendah, tiada kesan sampingan yang dilaporkan. Diclofenac dan naproxen harus diambil dengan berhati-hati, menyusukan selepas pengambilan dalam masa 4 jam. Ini adalah ubat kumpulan pilihan kedua.
Dosis aspirin satu kali yang tidak teratur boleh diterima, tetapi secara keseluruhan, terdapat kontroversi yang tidak berhenti di sekitar asid asetil salisilik. Bahan ini mempunyai tahap ekskresi yang tinggi, mempengaruhi platelet bayi.
Triptans, bahkan yang disuntik, hampir tidak berpindah ke susu ibu. Tetapi langkah pencegahan konservatif masih belum dibatalkan (berkuat kuasa sejak 1998) - 12 jam rehat antara pengambilan dan menyusu. Mengingat separuh hayat sumatriptan sekitar 1 jam dan bioavailability yang amat rendah, 12 jam adalah berlebihan. Sebahagian besar penyelidikan moden mencadangkan untuk memulakan semula menyusu selepas pemulihan daripada serangan.
Eletriptan telah kurang dikaji semasa kehamilan, tetapi untuk tempoh menyusu, ia lebih disukai berbanding sumatriptan. Ini kerana bahan ini terikat dengan protein plasma dan hampir tidak sampai ke susu ibu. Daya keselamatan penuh untuk dos 80 mg eletriptan sehari telah dinilai 11 .
Opioid sebagai bantuan kecemasan satu kali boleh diterima, kerana ia mempunyai kepekatan yang rendah. Ini hanya merujuk kepada kodein, ia adalah yang paling lemah di antara semua analgesik narkotik.
Ergotamine (alkaloid dari bijirin) adalah tidak boleh digunakan sama sekali. Ubat ini sangat lemah, dan kesan sampingannya membawa lebih banyak masalah daripada kelegaan. Peningkatan yang sangat tinggi dalam susu ibu, yang boleh menyebabkan kekejangan dan dehidrasi.
Ubat antiemetik, khususnya metoclopramide, mempunyai ekskresi sedikit lebih tinggi daripada purata (ia tidak stabil dan bergantung kepada badan ibu: dari 4.7 hingga 14.3%), tetapi boleh diterima semasa menyusu secara tidak sistematik. Tiada kesan sampingan yang dicatatkan pada kanak-kanak. Beta-blocker boleh digunakan semula selepas bersalin. Kebanyakan tinjauan bersetuju bahawa metoprolol dan propranolol adalah yang paling banyak dikaji. Pelepasan sebatian dalam susu ibu adalah rendah, hingga 1.4% daripada dos metabolik ibu, yang merupakan jumlah yang boleh diabaikan walaupun untuk bayi pramatang dan bayi dengan berat rendah. Ini adalah berita baik, kerana beberapa ubat perlu diambil secara berkala.
Ubat antiepileptik, yang dilarang semasa kehamilan, dibenarkan semasa menyusu. Valproate hampir tidak sampai ke susu ibu - 1.7% maksimum, dan hanya terdapat jumlah jejak dalam plasma bayi. Topiramate memberikan kepekatan sehingga 23%, dan walaupun ia dianggap selamat dengan penyusuan, pemantauan diperlukan untuk bayi yang sangat kecil: kerengsaan, refleks penyedotan yang lemah, cirit-birit.
Antidepresan, khususnya amitriptyline, boleh digunakan sebagai pencegahan migrain apabila ubat pilihan pertama tidak berkesan (beta-blocker dan suplemen diet). Ia selamat dengan penyusuan, tahap bahan dalam susu adalah rendah - hingga 2.5% daripada dos ibu. Tahap dalam plasma bayi adalah di bawah tahap yang dapat dikesan atau jejak. Antidepresan lain tidak dipertimbangkan, kerana separuh hayat mereka jauh lebih tinggi dan secara teori boleh terkumpul dalam badan bayi (tiada data dalam konteks ini).
ACE inhibitor, enalapril khususnya, adalah nefrotoksik untuk bayi baru lahir. Pembuangan mereka adalah sangat rendah - hingga 0.2%, tetapi memandangkan enalapril diambil setiap hari, ia dianggap tidak serasi dengan penyusuan. Beberapa sumber menyebut tentang mengambil dengan “berhati-hati dan di bawah pengawasan”.
Magnesium dan riboflavin boleh diambil sebagai tambahan. Jumlah mereka dalam susu ibu meningkat sedikit.
Kesimpulan. Semua ubat berkesan untuk merawat migrain yang teruk adalah selamat dengan penyusuan, kerana tidak dipindahkan ke dalam susu ibu dalam jumlah yang signifikan secara farmakologi. Setelah membaca puluhan tinjauan dan penyelidikan, saya tidak pernah menjumpai cadangan untuk mengepam susu, tetapi pilihan itu selalu di tangan ibu.
Sumber dan Literatur
Saya ingin menarik perhatian kepada sumber maklumat. Semua artikel dan meta-tinjauan yang saya rujuk diterbitkan dalam jurnal klinikal yang direview. Bahan yang paling penting dan terkini telah disusun dalam satu folder di google drive yang boleh diakses secara percuma.
Anda berpeluang untuk membaca sumber asal sendiri, dalam dokumen terdapat:
- Teks penuh dalam bahasa asal, dimuat turun dari sci-hub (dengan nombor rujukan yang ditetapkan dalam artikel (1-11) dan pautan ke sana).
- Terjemahan mesin bagi setiap artikel asal dan tinjauan yang saya rujuk (tetapi tanpa jadual, kerana mereka sangat sukar untuk diterjemahkan dan diformat).
Dalam bahan asal terdapat banyak maklumat berguna tentang pelbagai jenis sakit kepala semasa kehamilan, tidak semua boleh dimuatkan dalam satu artikel. Saya sentiasa mengesyorkan untuk merujuk kepada sumber asal, walaupun anda mempercayai penulis teks berbahasa Rusia. Anda mungkin akan mendapati panduan mengenai pencarian maklumat perubatan berguna.
Saya berharap kerja yang dilakukan ini akan berguna untuk seseorang.