偏頭痛と妊娠:計画を立てる方法、安全に治療する方法
多くの偏頭痛に悩む女性は、妊娠を計画することを恐れています。その恐れは根拠があります。指示に基づいて判断すると、99%の医薬品は妊娠中に服用してはいけないとされています。しかし、妊娠中の偏頭痛に関する研究のレビューにより、治療の選択肢があることが示されています。
良い知らせ:妊娠初期には80%の女性が発作の軽減を感じ(特に月経性偏頭痛を持つグループ)、60%が授乳が終わるまで忘れてしまうことがあります。4~8%の未来の母親には奇跡が起こらず、そういった女性のために私は自分の研究を行いました。
情報源や文献に関する情報は、記事の最後に詳細なコメントとともに記載しています。
偏頭痛は妊娠にどのように影響するのか
潜在的な問題は存在しますので、事前に知っておく必要があります。しかし、自分自身に注意を払い、小さな知識を身に付ければ、この期間を乗り越えるのが容易になるでしょう。
特に、1日以上続く長時間の偏頭痛発作や、妊娠の第2、第3三半期に継続する発作が心配を引き起こすかもしれません。このような状態は、妊娠高血圧症やその他の合併症を引き起こす可能性があります(記事では恐ろしい統計データは述べたくありませんが、自己学習のための情報源を指摘する必要があります 1 )。
偏頭痛は胎児に直接的な影響を及ぼしません。しかし、母親の体調不良、睡眠不足、および重症発作中の空腹は、間接的に赤ちゃんに害を及ぼす可能性があります。赤ちゃんの低体重は、病気の最も一般的な悪影響の一つです。したがって、重度の場合は発作を我慢するのではなく、抑える努力をする必要があります。
妊婦が注意すべき症状
偏頭痛の中には、特に初めて現れる症状が医師に相談するきっかけとなることがあります(緊急の場合):
- 初めてオーラを経験した、またはそれが1時間以上続いている;
- 高血圧(通常の発作と思われる場合でも常に測定);
- 急に痛みが始まり、1分以内に最大の強さに達する;
- 発熱し、首の筋肉に痙縮がある(緊急で助けを呼ぶ必要があります);
- 同時に光と音に敏感;
- 偏頭痛は片側ではなく同じくらい強く脈打つ;
- 痛みの性質が変化;
- 最初の発作が妊娠の第2または第3三半期に現れる。
医師は非典型的な症状を慎重に評価し、他の病気を除外し、追加の検査を行うことができます。
妊婦の偏頭痛発作を緩和する方法
倫理的理由から、妊婦は医薬品のコントロールされた研究に参加することができません。そのため、大部分の医薬品の指示では、妊娠は服用の禁忌とされており、安全性を直接証明できません。しかし、これは「すべてが禁止されている」という意味では全くありません。
 Таблички адаптированы из Nature Reviews Neurology 11, 209–219 (2015)から修正されています。オリジナルと翻訳は記事の最後に添付。
Таблички адаптированы из Nature Reviews Neurology 11, 209–219 (2015)から修正されています。オリジナルと翻訳は記事の最後に添付。
私たちは、すべての先進国で特別なレジストリに記録される治療的および臨床的データを利用できます。このようなレジストリのデータを元にした系統的なレビューの結果から、医者は医薬品の安全性の程度を導き出します。
この論文は、最近の数十のレビューを調査した結果です。
まずは重い砲撃から始めましょう。5-HT1セロトニンアゴニスト、特にトリプタンへの警戒心は未だに残っています。しかし、使用経験が蓄積されつつあり、希望に満ちたデータが増えています。
トリプタン
これは比較的新しい薬剤群ですが、すべての偏頭痛患者にとって「ゴールドスタンダード」として知られる治療法です。最も研究が進んでいるのはスマトリプタンで、1995年に使用が承認され、臨床事例は20年に及びます。
現在使用されている8種類のトリプタンの中で、血管収縮作用が最も弱く、子宮の収縮を引き起こしません。スマトリプタンは、妊娠初期に偏頭痛が悪化している女性にとって、安全な治療法と考えられます。
臨床データは増えており、スマトリプタンが妊娠の過程や赤ちゃんの健康に悪影響を及ぼさないことを示しています。しかし、偏頭痛の病歴がある女性では、常に2500g未満の新生児が誕生する統計的に有意な数が存在します(薬を服用した人もそうでない人も)。
この記事の発表直前に、最新の 英国の医療ガイド が見つかりました。そこには、「悪影響は確認されておらず、推奨できる」と注記されたスマトリプタンが取り上げられています。
最近、実際の胎盤を使った研究が行われ、単回最小投与量の15%未満がバリアを通過することがわかりました。この量では胎児に何らかの影響を及ぼしません 2 。出産前の使用は中止すべきです。これは、作用機序と直接関連しています。
最大の研究はノルウェー、スウェーデン、デンマークで行われています。彼らにはすべての情報が記録されている素晴らしい医療レジストリがあります。ノルウェーのレビューに目を通すことをお勧めします。そこには、この記事には収めきれない貴重な情報が含まれています 3 。
非ステロイド性抗炎症薬(NSAIDs)
イブプロフェン、ナプロキセン、およびジクロフェナクは、妊娠第2三半期には比較的安全な選択肢と見なされていますが、第Iと第III三半期には推奨されていません。イブプロフェンは、動脈管の早期閉鎖と羊水過少のリスクが高まるため、30週以降は避けるべきです。いくつかの人口研究では、妊娠の第1三半期にNSAIDsの問題を確認するものもあれば、そうでないものもあります。
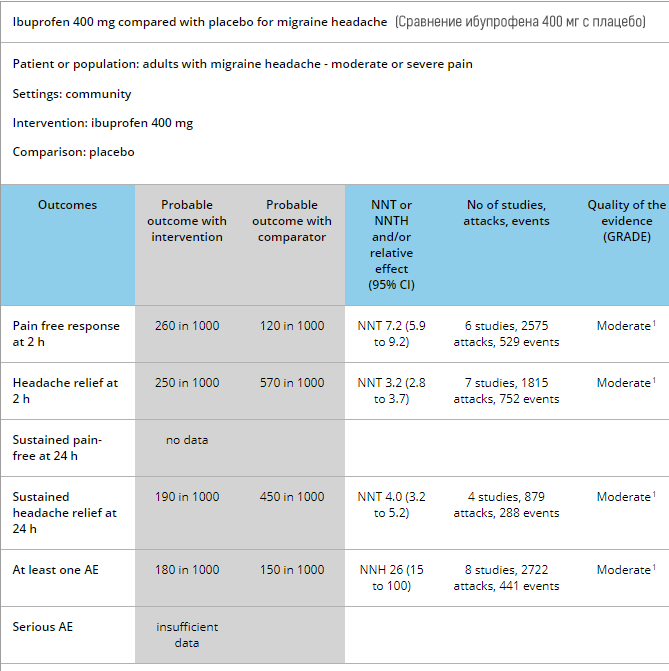 イブプロフェンに関するすべての研究のメタレビューは、平均でプラセボよりも45%効率的であることを示しています。
イブプロフェンに関するすべての研究のメタレビューは、平均でプラセボよりも45%効率的であることを示しています。
NSAIDsの服用は、妊娠を妨げ、流産のリスクを大幅に高めます。
アスピリンは、妊娠第III三半期の30週まで、最小用量で服用できます(1日75mg以下)。妊娠前に偏頭痛を軽減していた場合に限ります。アスピリンが助けにならなかった場合、リスクを冒す意味はありません。なぜなら、赤ちゃんの血小板機能に影響を与えるからです。
鎮痛薬
パラセタモール(アセトアミノフェン)は、偏頭痛発作時の疼痛緩和に選ばれる薬です。アスピリンとカフェインとの併用が最も効果的です(我々のシトラモンまたはシトラパック)。この場合、カフェインは物質の吸収を助ける役割を果たし、錠剤内のカフェインの量は興奮作用を持ちません。アセチルサリチル酸の服用制限を忘れないでください。
The Journal of Headache and Pain(2017)18:106で11ページには、「上記のデータに基づき、500mgのパラセタモールまたは100mgのアスピリン、10mgのメトクロプラミド、または50mgのトラマドールの組み合わせが、重度の発作の一次選択として推奨される」と記載されています。
一部の女性は、オーラが「オン」に切り替わってから数分内に服用することで、発作をパラセタモールで緩和します。
大規模なデンマークの研究では、妊娠中に母親が週に2回以上パラセタモールを服用していた場合、赤ちゃんの多動が統計的に有意に増加することが示されました。他のレビューでは、そのような相関関係は見つかりません。用量と服用頻度が決定的な要因であることは間違いありません。
カフェイン
カフェインの一杯が偏頭痛を大幅に和らげることができる幸運な女性もいます。時には私もその効果を得ることができます。コーヒーは、発作のときに自分を助ける最も簡単で安全な方法です。家庭でのカフェインの適量(1日2杯)が妊娠や胎児に悪影響を及ぼす証拠はありません。以前にカフェインが役立った場合は、妊娠中もそれをやめる必要はありません。
オピオイドおよびオピエート
トラマドールおよびコデインのような弱いものだけが許可されます。妊娠中の期間中に、効果がない場合に限り、一度または二度の服用が許可されます。植物由来のオピオイドは珍しく、サルビアティーは避ける必要があります(オピオイドが含まれているだけではなく、子宮収縮を引き起こすとされています)。
妊娠前にトラマドールが痛みを軽減していたとしても、他の選択肢を試してください。妊娠期間中はオピオイドが吐き気を増す可能性が高く、服用する意味はありません。しかし、初めて助けになったものにしがみつきたくなる偏頭痛患者の気持ちはよく理解できます。主要な問題は、慢性的な痛みがオピオイド服用によりすぐに定着することです。時が経つにつれて、発作を抑える手段を失います。
制吐薬
メトクロプラミドおよびシクロジンは、重度の妊娠症状に対して時折処方されますが、同様に効果的なドンペリドンはまだ十分に研究されていません。制吐薬は偏頭痛の症状を大いに軽減し、特定の薬の効果の成功率を高めます(スマトリプタンとの併用が推奨されています) 4 。
 メトクロプラミド
クロルプロマジンとプロクロルペラジンは妊娠の第3トリメスターまで厳密に使用されています。ドキシラミン、H1ヒスタミン受容体拮抗薬、ピリドキシン、ジシクロミンおよびフェノチアジンは、胎児や妊娠に対する悪影響は報告されていませんが、メトクロプラミドよりはずっと少なく処方されます。制吐薬の問題は副作用であり、定期的な使用は避けるべきです。
メトクロプラミド
クロルプロマジンとプロクロルペラジンは妊娠の第3トリメスターまで厳密に使用されています。ドキシラミン、H1ヒスタミン受容体拮抗薬、ピリドキシン、ジシクロミンおよびフェノチアジンは、胎児や妊娠に対する悪影響は報告されていませんが、メトクロプラミドよりはずっと少なく処方されます。制吐薬の問題は副作用であり、定期的な使用は避けるべきです。
妊婦の偏頭痛予防治療
予防策には、薬物、栄養補助食品(サプリメント)、およびマッサージや鍼灸などの物理療法が含まれます。鍼灸については悪口は言いませんが、プラセボ・サイコセラピーの一環として、痛みや不安障害に対しては効果があるとされています( 偏頭痛の予防における鍼灸 )。いくつかの英国のガイドラインを確認しましたが、鍼治療に関する言及はありませんでしたので、まずは良い印象を持っています。
薬物治療
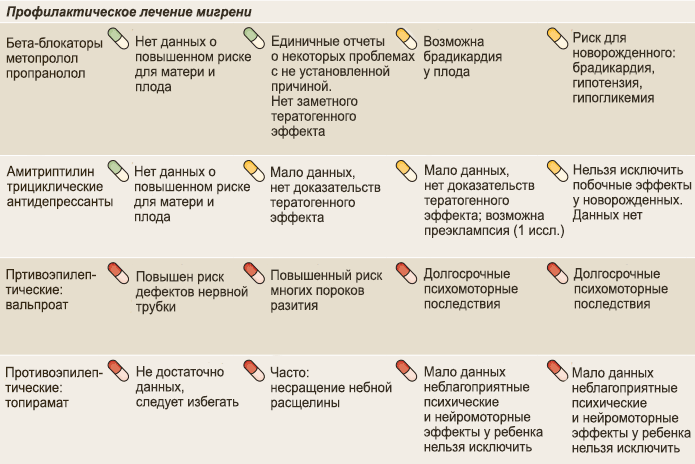
偏頭痛の予防に一般的に推奨されるほとんどの薬物は、妊婦には適さない場合が多いです:βブロッカー、抗てんかん薬、抗うつ薬、ACE阻害剤、ARB、カルシウムチャネルブロッカー、そして未だ研究が進んでいないボツリヌストキシンA型(BTX-A)も含まれます。
これらは高血圧、うつ病、てんかんの治療に使用されています。自己判断でこれらの薬を使ってはいけませんので、妊娠を計画する際には、これらのグループのいくつかの薬の投与量を減らすことや一時的に中止することについて、医師に相談する必要があります。
βブロッカー
メトプロロールやプロプラノロールのような抗高血圧薬については複雑です。ほとんどのデータは、妊娠前に徐々に服用を中止すべきだと示しています。
プロプラノロールは、偏頭痛予防に対して強力な根拠があり、一部の高血圧患者には、妊娠中でも必要とされる場合があります。この場合、最低限の用量で第2トリメスターまで服用を続けます。
リシノプリル、エナラプリルその他の「プリル」は厳禁です。選択する薬剤は、最小限の用量でのベラパミルとなります(1)。すべてのβブロッカーは第3トリメスターまで使用を中止します。
抗てんかん薬
バルプロ酸やトピラマートは非常に効果的ですが、妊娠および受精準備中は禁止されています。この薬剤の奇形性に疑いはありません。ラモトリギンはびっくり病の治療のために時折偏頭痛に処方されることがありますが、妊娠中の安全性のプロファイルは良好である一方、効果はプラセボよりも優れていません( 成人におけるエピソディック偏頭痛予防のための抗てんかん薬 )。
抗うつ薬
最も適切な三環系抗うつ薬であるアミトリプチリンの使用は安全とされます(1日10-25mgの用量 6 )。その妊娠や胎児に対する悪影響は証明されていませんが、系統的に服用しているうつ病の女性には妊娠高血圧症候群のリスクが高いというデータがあります。
それでもなお、アミトリプチリンはβブロッカーに続く第二選択薬として予防策として提案されています。30週目までに、すべての抗うつ薬は徐々に中止されます。
栄養補助食品
補完医療(いわゆる代替医療)は、重度の発作を軽減する安全な方法を探す上では最良の選択肢ではありません。しかし、いくつかの一般的な安全な物質は、薬物ではないが予防に役立つかもしれません。
マグネシウム
マグネシウムには、偏頭痛予防に対するエビデンスのレベルBがあります(要するに: レベルB: 薬物はおそらく効果的です)。妊娠中も安全です(例外: 5日以上の点滴投与は赤ちゃんの骨形成に影響を及ぼす可能性があります)。
この記事のための資料を調査する中で、マグネシウムの偏頭痛療法に関する最新のメタアナリシス(2018年)を見つけました 7 。現在、マグネシウムシトレート(クエン酸塩)は最もバイオアベイラビリティが高い(推奨用量は600mg)、最悪なのは酸化マグネシウムです。ウェブサイトには、マグネシウムによる偏頭痛治療に関する別の記事がありますので、最終的な情報で更新する予定です。
唯一の条件は、マグネシウムが細胞内に不足している場合に効果があることです。しかし、サプリメントと重篤な治療法の選択肢がある場合には、試してみる価値はあります。
ピリドキシン(ビタミンB6)
発作の頻度を減少させ、吐き気を著しく軽減します。妊娠中のピリドキシンの安全性は、高用量で動物に対して証明されており、FDAに承認されています。作用機序は完全には理解されていませんが、詳細は文献にあります。具体的な推奨用量は、1日80mgのB6または他のサプリメントと組み合わせて25mgのB6(例えば、葉酸/V12またはB9/V12)です。
ピレトリン(シルバーバッカ)
効果および安全性について矛盾するデータがある新しい物質です。主に精製版のMIG-99に関連しています。子宮収縮のリスクがあり、最近のレビューではピレトリンは推奨されていません。
コエンザイムQ10
レベルC: 効果は確認されていませんが、可能性はあります。妊娠高血圧症候群の予防に関するデータがあるため、栄養補助食品として推奨されています(特にカナダ頭痛学会から推奨されています)。
リボフラビン(ビタミンB2)
レベルB。鉄欠乏性貧血の予防手段として広く知られています。リボフラビンによる偏頭痛治療のための推奨用量は、1日400mgです。妊娠中の母親には用量が異なる場合があります。
メラトニン
数件の研究(レビューはまだありません)によると、メラトニンは妊婦にとって安全かつ効果的であり、偏頭痛の治療に利用されます。メラトニンのバイオアベイラビリティについては疑問が残るものの、いくつかの小規模なプラセボ対照研究では、プラセボやアミトリプチリンに対する結果の統計的有意性が示されています 8 。もし睡眠や生体リズムに問題があるのなら、メラトニンを試してみることは、抗うつ薬の代替として有益かもしれません 9 。
麻酔薬の神経ブロック注射
この方法は、治療が希望できない難治性偏頭痛の場合に使用されます。手技は、抗けいれん薬 + 抗うつ薬 + オピオイドの組み合わせの代替となります。末梢神経のブロックは今では珍しくなくなっていますが、妊婦には行うことが避けられています。西側では妊婦に対するブロックに関するデータが増えており、結果は非常に楽観的です 10 。いくつかのケースでは、発作が6ヶ月まで戻らないことがあります。
注射は、以下のいずれかの部位に行われます:大後頭神経、耳介側頭神経、眼窩神経、および上核神経(1-2%リドカイン、0.5%ブピバカイン、またはコルチコステロイド)。痛みの軽減は80%のケースで即座に起こります。ごく少数の人々にはまったく効果がありません。
この手技は主に後頭神経ブロックとして知られています。リドカインは安全とされ、ブピバカインは条件付きで安全(データは少ない)とされており、局所ステロイドの使用は現時点で議論されている段階です。慢性頭痛治療の中で、リドカインブロックは妊娠の文脈では最も有望な手法であると考えられています。
結論。 薬の選択に対しては、計画段階から慎重であるべきです。特に、定期的に服用している予防的な薬に関する問題を解決することが非常に重要です。ほとんどの予防策は、妊娠前に徐々に中止されます。自分の医師に完全に信頼している場合でも、少しの追加知識は無駄にはならないでしょう。
授乳期間中の偏頭痛治療
授乳プロセスは、80%の女性を偏頭痛から保護します。しかし、発作が戻った場合、この期間の状態を制御するのは妊娠中よりずっと簡単です。薬剤の母乳中の濃度と赤ちゃんによる吸収能力を知らなければなりません 12 。
パラセタモールは授乳中最も安全な薬とされています。母乳中の濃度は低く、赤ちゃんの代謝は大人とほぼ同様です。臨床観察の歴史において、パラセタモールの影響を受けた新生児(2ヶ月)の皮膚病の1例が知られています。
NSAIDsは授乳と互換性があり、イププロフェンは短い半減期(約2時間)のため、選択薬の中に推奨されています。母乳中の排泄は低く、副作用の報告はありません。ジクロフェナクやナプロキセンは注意して使用し、投与後4時間の授乳を避ける必要があります。これらは第二選択薬に分類されます。
不定期に単回のアスピリンの投与は許可されていますが、アセチルサリチル酸に関しては議論が続いています。この物質は高い排泄レベルを持ち、赤ちゃんの血小板にも影響を及ぼします。
トリプタンは、注射剤であっても母乳中にほとんど移行しません。しかし、1998年より継続している予防措置(投与と授乳の間に12時間の休止)が廃止されていません。スマトリプタンの半減期が約1時間で非常に低いバイオアベイラビリティを考慮すると、12時間は過剰です。最新の研究のほとんどは、発作から回復した後に授乳を再開することを推奨しています。
エレトリプタンは妊娠中にほとんど研究されていませんが、授乳の期間にはスマトリプタンよりも好ましいとされています。というのも、この物質は血漿タンパク質と結合し、母乳にはほとんど到達しないからです。1日80mgのエレトリプタンに対する完全な安全性が評価されています 11 。
オピオイドは緊急の単回治療として許可されており、濃度は低いです。いつも言及されるのはコデインであり、すべての麻薬性鎮痛剤の中で最も弱いものです。
エルゴタミン(麦角アルカロイド)は絶対に使用してはいけません。この薬は非常に弱く、その副作用は軽減をもたらすよりも多くの問題を引き起こします。母乳中での蓄積が非常に高く、けいれんや脱水に至る可能性があります。
制吐薬、特にメトクロプラミドは、母乳への排泄がやや平均以上(個人差があり、母体によって4.7%から14.3%までの範囲)ですが、授乳中に定期的に使用することが許可されています。子供における副作用は報告されていません。 ベータブロッカーは出産後に使用を再開することができます。ほとんどのレビューは、最も研究されているメトプロロールとプロプラノロールに同意しています。母体の代謝量の1.4%までの低い濃度で物質が母乳に分泌されるため、早産や低体重児にとっても無視できる量です。これは良いニュースです。なぜなら、いくつかの薬は定期的に服用する必要があるからです。
抗てんかん薬は妊娠期間中は禁止されますが、授乳期間中は許可されます。バルプロ酸は母乳中にほとんど届かず、最大でも1.7%であり、子供の血漿中では微量のみが検出されます。トピラマートは最大23%の濃度を示しますが、母乳育児との互換性があるとされているにもかかわらず、特に小さな子供には監視が必要です: irritability, weak sucking reflex, diarrhea.
抗うつ薬、特にアミトリプチリンは、第一選択薬(ベータブロッカーと食事補助剤)が効果を示さない場合の片頭痛予防に使用できます。母乳育児と互換性があり、母体の薬物量の2.5%までの低いレベルが母乳中に含まれています。子供の血漿中のレベルは検出限界以下または微量です。他の抗うつ薬は半減期がかなり長いため、赤ちゃんの体内に蓄積される可能性が理論的にあるため考慮されていません(そのようなデータは存在しません)。
ACE阻害薬、特にエナラプリルは新生児に対して腎毒性があります。それらの排泄量は極めて少なく最大0.2%ですが、エナラプリルは毎日服用されるため、母乳育児とは互換性がないと考えられています。一部の情報源では「注意して監視しながら服用する」ことが述べられています。
マグネシウムとリボフラビンは追加で服用することができます。これらの物質の母乳中の量はわずかに増加します。
結論。 重度の片頭痛の治療に有効なすべての薬剤は、母乳での授乳と互換性があり、薬理学的に有意な量で母乳中に移行しないためです。何十件ものレビューや研究を再読した結果、搾乳に関する推奨を一度も見たことがありませんが、この選択は常に母親に委ねられます。
参考文献と文献
情報源についてご注意いただきたいと思います。私が参照しているすべての記事とメタレビューは、査読付きの臨床誌に掲載されています。最も重要で新しい資料は、自由にアクセスできる Googleドライブ の別のフォルダーにまとめられています。
原文に直接アクセスする機会があります。文書には以下が含まれています:
- 投稿内で指定された脚注番号(1-11)付きの原文の完全テキスト、sci-hubからダウンロードしたもの。
- 私が参照している各原文とレビューの機械翻訳(ただし、表は非常に翻訳しにくく、フォーマットも難しいため除外されています)。
原材料には妊娠中のさまざまなタイプの頭痛に関する多くの有用な情報が含まれており、すべてを1つの記事に収めることはできません。私は常に原典にアクセスすることをお勧めします。たとえロシア語のテキストの著者を信頼していてもです。医療情報を検索するための ガイド が役立つかもしれません。
この作業が誰かにとって役に立つことを願っています。