میگرن و بارداری: چگونه برنامهریزی کنیم و چگونه با خیال راحت درمان کنیم
بسیاری از زنان که از میگرن رنج میبرند، نگران برنامهریزی برای بارداری هستند. این نگرانیها منطقی است - اگر بر اساس دستورالعملها قضاوت کنیم، 99٪ از داروها نباید در حین بارداری مصرف شوند. با این حال، بررسی تحقیقات میگرن در دوران بارداری نشان داده است که گزینههای درمانی وجود دارد.
خبر خوب: تا 80٪ از زنان در سه ماهه اول بارداری تسکین حملات را تجربه میکنند (به ویژه در میان گروهی که از میگرنهای قاعدگی رنج میبرند)، و تا 60٪ از آنها تا پایان شیردهی درباره آن فراموش میکنند. در 4-8٪ از مادران آینده معجزهای اتفاق نمیافتد، و این برای آنهاست که من تحقیق خود را انجام دادهام.
اطلاعات مربوط به منابع و ادبیات در پایان مقاله با توضیحات دقیق ارائه شده است.
آیا میگرن بر فرآیند بارداری تأثیر میگذارد
مشکلات بالقوه ممکن است وجود داشته باشد و لازم است که از قبل درباره آنها مطلع باشیم. اما، اگر ما به بدن خود توجه کنیم و مقدار کمی دانش جمعآوری کنیم، گذراندن این دوره آسانتر خواهد بود.
حملات شدید با آورا که بیش از 24 ساعت ادامه دارد و در سه ماهه دوم و سوم بارداری ادامه پیدا میکند، میتواند موجب نگرانی شوند. این شرایط میتواند پیشاکلامپسی و برخی دیگر از عوارض را تحریک کند (در این مقاله نمیخواهم آمارهای ترسناک بنویسم، اما باید منبعی برای مطالعه مستقل ذکر کنم 1 ).
میگرن تأثیر مستقیمی بر جنین ندارد. با این حال، وضعیت بد مادر، کمبود خواب و گرسنگی در حین حملات شدید به طور غیرمستقیم به جنین آسیب میزند. وزن کم نوزاد شایعترین تأثیر منفی این بیماری است. بنابراین در موارد شدید، باید تلاش کنیم تا حمله را کنترل کنیم، نه اینکه آن را تحمل کنیم.
چه نشانههایی باید مادر آینده را نگران کند
برخی از نشانههای میگرن، به ویژه آنهایی که برای اولین بار ظاهر میشوند، ممکن است علت مراجعه فوری به پزشک باشند:
- شما برای اولین بار آورا را تجربه کردهاید یا این آورا بیش از یک ساعت ادامه دارد؛
- فشار خون بالا (همیشه آن را اندازهگیری کنید، حتی وقتی فکر میکنید که حمله عادی است)؛
- درد ناگهان ظاهر شده و در یک دقیقه به حداکثر شدت رسیده است؛
- تب بالا، انقباض ماهیچههای گردن (باید اورژانس تماس بگیرید)؛
- حساسیت همزمان به نور و صدا؛
- سردرد یکطرفه نیست، اما به همان اندازه شدید و ضرباندار است؛
- تغییر در ماهیت درد؛
- اولین حمله در انتهای سه ماهه دوم یا سوم رخ میدهد.
پزشک به دقت علائم غیرطبیعی را ارزیابی کرده و سایر بیماریها را رد میکند و ممکن است آزمایشات بیشتری را تجویز کند.
چگونه حمله میگرن را در بارداری تسکین دهیم
به دلایل اخلاقی، زنان باردار مجاز به شرکت در هیچگونه مطالعات کنترلشده داروها نیستند. از این رو، در دستورالعملهای اکثر داروها، بارداری به عنوان یکی از موانع مصرف ذکر شده است - ما نمیتوانیم بهطور مستقیم امنیت آنها را اثبات کنیم. اما این به هیچ وجه به این معنا نیست که “همه چیز ممنوع است”.
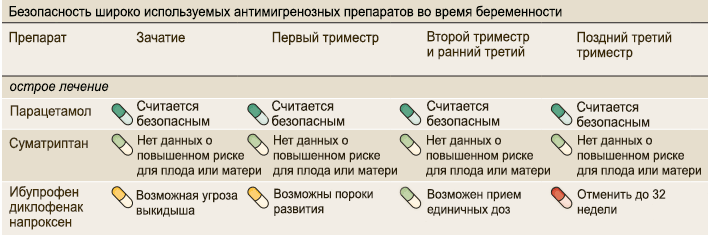 جدولها برگرفته از Nature Reviews Neurology 11، 209-219 (۲۰۱۵). نسخه اصلی و ترجمه در ضمیمه در انتهای مقاله موجود است.
جدولها برگرفته از Nature Reviews Neurology 11، 209-219 (۲۰۱۵). نسخه اصلی و ترجمه در ضمیمه در انتهای مقاله موجود است.
ما دارای مشاهدات درمانی و بالینی هستیم که در تمام کشورهای توسعهیافته در پایگاههای ویژه ثبت میشوند. بر اساس نتایج مرورهای سیستماتیک دادههای مربوط به این پایگاهها، پزشکان نتیجهگیریهایی درباره ایمنی داروها انجام میدهند.
این مقاله نتیجه مطالعه چند ده مرور اخیر است.
با سنگینترین سلاحها شروع میکنم. نگرانیها همچنان در مورد آگونیستهای سروتونین 5-HT1 - تریپتانها وجود دارد. با این حال، تجربه استفاده از آنها در حال افزایش است و دادههای بیشتری نیز امیدوارکنندهتر میشود.
تریپتانها
این گروه دارویی نسبتاً جدید است، اما همه افرادی که از میگرن رنج میبرند با آن آشنا هستند، زیرا این “استاندارد طلایی” درمان است. سوماتریپتان، که در سال 1995 تأیید شد، بهترین مطالعه شده است - تاریخچه بالینی این ماده 20 سال است.
از هشت تریپتانی که هماکنون استفاده میشود، سوماتریپتان کمترین تأثیر تنگکنندگی عروقی را دارد و انقباض رحم را ایجاد نمیکند. سوماتریپتان را میتوان یک گزینه درمانی نسبتا ایمن برای زنان باردار که در سه ماهه اول بارداری دچار بدتر شدن میگرن هستند، به حساب آورد.
دادههای بالینی روز به روز بیشتر میشوند و تأثیر منفی سوماتریپتان بر روند بارداری و سلامت جنین در این دادهها مشاهده نمیشود. هرچند، برای زنانی که سابقه میگرن دارند، همیشه یک تعداد آماری قابلتوجه از نوزادان با وزن کمتر از 2500 گرم وجود دارد (هم در مواردی که دارو مصرف کردهاند و هم در مواردی که دارو مصرف نکردهاند).
همینطور قبل از انتشار مقاله، جدیدترین راهنمای پزشکی بریتانیا را پیدا کردم که در آن سوماتریپتان در توصیهها قرار دارد با یادداشتی: “هیچ نتیجه نامطلوبی شناسایی نشده، میتوان توصیه کرد”.
اخیراً مطالعات بر روی جفت زنده آغاز شده است: حداکثر 15٪ از دوز حداقل یک بار دارو از سد عبور میکند. این مقدار ماده هیچ تأثیری بر جنین ندارد 2 . استفاده در دوره نزدیکی زایمان باید متوقف شود، زیرا این ماده میتواند خطر خونریزیهای پس از زایمان را افزایش دهد. این مستقیماً به روش عمل آن مربوط است.
بزرگترین مطالعات آژانس AS5-HT1 توسط نروژیها، سوئدیها و دانمارکیها انجام میشود. آنها دارای پایگاههای پزشکی شگفتانگیزی هستند که همه چیز در آن مستند است. توصیه میکنم به مرور نروژی نگاهی بیندازید، چراکه اطلاعات ارزشمندی در آن وجود دارد که در این مقاله نمیتوان گنجاند 3 .
داروهای ضد التهابی غیر استروئیدی (NSAIDs)
ایبوپروفن، ناپروکسن و دیکلوفناک نسبتا گزینههای ایمن در سه ماهه دوم محسوب میشوند، اما در سه ماهه اول و سوم توصیه نمیشوند. باید از ایبوپروفن بعد از 30 هفته اجتناب کرد به دلیل خطر بالای بسته شدن زودرس کانال شریانی و کمبود مایع آمینیوتیک. برخی از مطالعات جمعیتی مشکلاتی را در سه ماهه اول در مورد NSAIDs تأیید میکنند و برخی دیگر اینگونه نیستند.
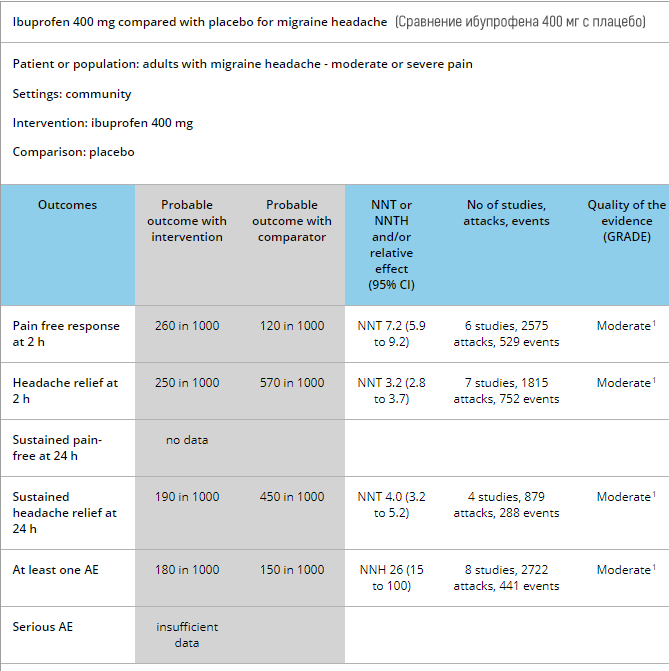 نتیجه مرور کلی همه تحقیقات در مورد ایبوپروفن در میگرن نشان میدهد که بهطور میانگین 45٪ موثرتر از دارونما است.
نتیجه مرور کلی همه تحقیقات در مورد ایبوپروفن در میگرن نشان میدهد که بهطور میانگین 45٪ موثرتر از دارونما است.
مصرف NSAIDs بارداری را دشوار کرده و خطر سقط جنین را بهطرز جدی افزایش میدهد.
اسپرین در دوزهای کم میتواند تا سه ماهه سوم مصرف شود، نه دیرتر از هفته 30 (نه بیشتر از 75 میلیگرم در روز)، اگر قبل از بارداری باعث تسکین میگرن شده باشد. اگر اسپرین کمکی نکرد، دیگر نیازی به خطر کردن نیست، چون بر عملکرد پلاکتهای جنین تأثیر میگذارد.
مسکنها
پاراستامول (استامینوفن) داروی انتخابی برای تسکین درد در حین حمله است. در ترکیب با اسپرین و کافئین (سیترامون ما یا سیترپک) بیشتر موثر است. کافئین در این مورد نقش حملونقل را بازی کرده و به جذب مواد کمک میکند و مقدار آن در قرص هیچ اثر تحریکی ندارد. باید به محدودیتها در مصرف اسید استیلسالیسیلیک توجه کرد.
در The Journal of Headache and Pain (2017) 18:106 صفحه 11 آمده است: “بر اساس دادههای فوق، پاراستامول 500 میلیگرم یا در ترکیب با اسپرین 100 میلیگرم، متوکلوپرامید 10 میلیگرم یا 50 میلیگرم ترامادول به عنوان درمان علامتی انتخاب اول حملات شدید توصیه میشود.”
برخی از زنان با کمک پاراستامول حمله را تسکین میدهند اگر در دقایق ابتدایی پس از “روشن شدن” آورا از آن استفاده کنند.
یک تحقیق بزرگ دانمارکی افزایش معناداری در بیشفعالی در نوزادانی که مادرانشان در دوران بارداری هفتهای حداقل 2 دوز پاراستامول مصرف کردهاند، نشان داده است. مرورهای دیگر چنین همبستگیهایی پیدا نکردهاند. بدون شک، دوزها و فراوانی مصرف نقش تعیینکنندهای دارند.
کافئین
بعضی از خوششانسها میتوانند درد میگرنی را با یک فنجان قهوه بهطور چشمگیری کاهش دهند. گاهی حتی این ترفند برای من هم جواب میدهد. قهوه سادهترین و امنترین روش برای کمک به خود در حین حمله است. هیچ evidencia در مورد تأثیر منفی دوزهای معمول کافئین بر روند بارداری و جنین (2 فنجان در روز) وجود ندارد. اگر کافئین قبل از این به شما کمک کرده است، نباید از آن در دوران بارداری صرف نظر کنید.
اوپیوئیدها و اوپیوئیدهای ضعیف
فقط اوپیوئیدهای ضعیف مانند ترامادول و کدئین مجاز به مصرف یک یا دو بار در طول کل دوره بارداری هستند، اگر هیچ یک از گزینههای گفته شده در بالا نتیجهای نداد. اوپیوئیدهای گیاهی نادر هستند، اما باید از چای مریم گلی پرهیز کرد (علاوه بر وجود اوپیوئیدها، فرض بر این است که انقباضات رحمی را ایجاد میکند).
حتی اگر ترامادول تا پیش از بارداری به خوبی درد را کاهش میداد - سعی کنید گزینههای دیگری را امتحان کنید. به احتمال زیاد در این دوره اوپیوئیدها باعث افزایش حالت تهوع خواهند شد و بنابراین نیازی به مصرف آنها نخواهد بود. با این حال، من بهخوبی درک میکنم که افراد مبتلا به میگرن شدید به آنچه برای اولین بار کمک کرده است، بهدندان میچسبند. مشکل اصلی دردهای مزمن است که بهسرعت در حین مصرف اوپیوئیدها تثبیت میشود. با گذشت زمان، کنترل حملات تقریبا غیرممکن خواهد بود.
داروهای ضد استفراغ
متوکلوپرامید و سیکلیزین گاهی اوقات در موارد شدید تهوع تجویز میشود، در حالی که دومپریدون بهعنوان داروی ضد استفراغ مؤثر مطالعه کافی نشده است. داروهای ضد استفراغ بهطور قابلتوجهی علائم میگرن را تسکین میدهند و احتمال تأثیر دارو را افزایش میدهند (توصیه میشود همزمان با سوماتریپتان مصرف شود) 4 .
 متوکلوپرامید
کلرپرومازین و پروکلرپرازین بهطور جدی تا سومین سهماهه. داکسیلامین، آنتاگونیستهای گیرنده هیستامین H1، پیریدوکسین، دیاکسیکلاپین و فنوتیازینها در تأثیرات نامطلوب بر جنین و بارداری یادداشت نشدهاند، اما تجویز آنها بهمراتب کمتر از متوکلوپرامید است. مشکل داروهای ضدخوشخواب، عوارض جانبی است و باید از مصرف سیستماتیک آنها خودداری کرد.
متوکلوپرامید
کلرپرومازین و پروکلرپرازین بهطور جدی تا سومین سهماهه. داکسیلامین، آنتاگونیستهای گیرنده هیستامین H1، پیریدوکسین، دیاکسیکلاپین و فنوتیازینها در تأثیرات نامطلوب بر جنین و بارداری یادداشت نشدهاند، اما تجویز آنها بهمراتب کمتر از متوکلوپرامید است. مشکل داروهای ضدخوشخواب، عوارض جانبی است و باید از مصرف سیستماتیک آنها خودداری کرد.
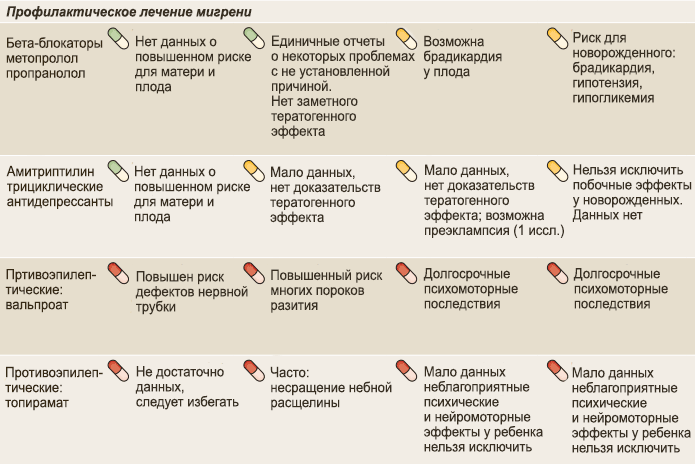
درمان پیشگیری از میگرن در بارداری
گروه اقدامات پیشگیرانه شامل داروها، مکملهای غذایی (مکملهای غذایی) و برخی از روشهای فیزیوتراپی مانند ماساژ و تیغگذاری است. درباره تیغگذاری اینجا نظری نمیدهم، علاوه بر این، در چارچوب رواندرمانی دارونما، بهخصوص در دردها و اختلالات اضطرابی کمک میکند ( Acupuncture for the prevention of episodic migraine ). چندین دفترچه راهنمای بریتانیایی را مرور کردم - درباره سوزنگذاری هیچ صحبتی نیست، و این خوشایند است.
داروها
تقریباً همه چیزهایی که معمولاً برای پیشگیری از میگرن توصیه میشوند، برای مادران آینده مناسب نیستند: بتا بلاکرها، داروهای ضد صرع، ضد افسردگیها، ACE، برا و بلوکرهای کانال کلسیم و بوتولوتوکسین نوع A (BTX-A) که هنوز بهخوبی مطالعه نشده است.
تمام اینها برای درمان هیپرتنسیون، افسردگی و صرع استفاده میشود. ما خود را به این داروها تجویز نمیکنیم، بنابراین در برنامهریزی بارداری، باید سوالاتی را از پزشک در مورد کاهش دوز یا امکان لغو موقت برخی از داروها از این گروه مطرح کرد.
بتا بلاکرها
با داروهای ضد هیپرتنشن، مانند متوپرولول و پروپرانولول، اوضاع پیچیده است. اکثر دادهها حاکی از آن است که باید بهطور تدریجی پیش از بارداری مصرف آنها را متوقف کرد.
پروپرانولول پایه قویتری از شواهد برای پیشگیری از میگرن دارد و در برخی موارد برای هیپرتنشنها، از جمله در بارداری، لازم است. در این صورت مصرف آن تا حداقل دوز ممکن تا پایان سهماهه دوم باید ادامه یابد.
لیزینواپریلو، انالاپریل و سایر داروهای مشابه بهطور جدی ممنوع هستند. داروی انتخابی وراپامیل در حداقل دوز باقی میماند (1). تمامی بتا بلاکرها باید تا سومین سهماهه مصرف شوند.
داروهای ضد صرع
والپروات و تپیرامات بسیار مؤثر هستند، اما در زمان آمادگی برای باروری و بارداری ممنوع هستند. در مورد تراتوژنیک بودن این داروها هیچ شکی وجود ندارد. لاموتریژین برای درمان اختلال دوقطبی گاهی در میگرنها تجویز میشود و اگرچه این دارو پروفایل ایمنی خوبی در بارداری دارد، اما اثربخشی آن بهتر از دارونما نیست ( Antiepileptics for the prophylaxis of episodic migraine in adults ).
ضد افسردگیها
استفاده از مؤثرترین ضد افسردگی سهحلقهای آمیتریپتیلین بهعنوان ایمن در نظر گرفته میشود (10-25 میلیگرم در روز 6 ). تأثیر منفی آن بر بارداری و جنین اثبات نشده است، اما اطلاعاتی درباره افزایش خطر پرهاکلامپسی در زنان دارای افسردگی که بهطور سیستماتیک آن را مصرف میکنند، وجود دارد.
با این حال، آمیتریپتیلین بهعنوان داروی دوم بعد از بتا بلاکرها بهعنوان یک اقدام پیشگیرانه پیشنهاد شده است. تا سیامین هفته، هر گونه ضد افسردگی بهتدریج قطع میشود.
مکملهای غذایی
پزشکی مکمل (همان پزشکی جایگزین) بهترین راهکار در جستوجوی روشهای بیخطر برای کاهش حملههای شدید نیست. اما برخی از مواد ایمن معمول که دارو نیستند میتوانند در پیشگیری کمک کنند.
منیزیم
این ماده در سطح B به اثربخشی اثباتشده برای پیشگیری از میگرن دارد (بهطور دقیق: Level B: Medications are probably effective). در طول بارداری ایمن است (استثناء: تزریق وریدی برای بیش از 5 روز ممکن است بر شکلگیری بافت استخوانی کودک تأثیر بگذارد).
در هنگام بررسی مطالب برای این مقاله، جدیدترین مرور مروری بر تحقیقات منیزیم در درمان میگرن (سال 2018) 7 را پیدا کردم. منیزیم سیترات (سیتروت) همچنان بهعنوان زیستدسترسترین شکل (600 میلیگرم دوز توصیهشده) باقی میماند، و بدترین شکل آن اکسید است. در سایت مقالهای جداگانه درباره درمان میگرن با منیزیم وجود دارد که به آخرین دادهها بهروزرسانی میشود.
یک شرط فقط وجود دارد - منیزیم تنها در صورت کمبود این ماده در سلولها مؤثر است. با این حال، باید امتحان شود اگر انتخاب بین مکمل و سلاح سنگین وجود دارد.
پیریدوکسین (ویتامین B6)
تعداد حملات را کاهش میدهد و بهطرز معناداری حالت تهوع را کم میکند. ایمنی پیریدوکسین در طول بارداری بر روی دوزهای بسیار بالای حیوانات اثبات شده و آن را FDA تأیید کرده است. مکانیسم دقیق عمل آن هنوز بهطور کامل درک نشده است، جزئیات بیشتر در منبع. توصیههای خاصی در مورد دوزها وجود دارد: 80 میلیگرم B6 در روز یا در ترکیب با سایر مکملها 25 میلیگرم در روز (برای مثال، اسید فولیک/B12 یا B9/B12).
پیرتروم (پژماری دخترانه)
یک ماده جدید با دادههای متناقض در مورد هم کارآیی و هم ایمنی. بیشتر به نسخه تصفیهشده MIG-99 معروف است. خطر انقباضات رحمی وجود دارد، اما از زمان موجود در توصیههای آخرین مرورها، پیرتروم به ثبت نرسیده است.
کوآنزیم Q10
سطح C: اثربخشی تأیید نشده، اما ممکن است وجود داشته باشد. دادههایی در مورد پیشگیری از پرهاکلامپسی وجود دارد، بنابراین بهعنوان یک مکمل غذایی توصیه میشود (بهعجیبترین روش، جامعه گیاهان کانادایی این را بهویژه توصیه میکند).
ریبوفلاوین (ویتامین B2)
سطح B. همه آن را بهعنوان روشی پیشگیرانه برای کمخونی فقر آهن میشناسند. دوز توصیهشده برای درمان میگرن با ریبوفلاوین: 400 میلیگرم در روز. برای مادران آینده دوز ممکن است متفاوت باشد.
ملاتونین
با توجه به چندین مطالعه (هنوز مرورها وجود ندارد)، ملاتونین برای درمان میگرن زنان باردار ایمن و مؤثر بهنظر میرسد. بیودسترس بودن ملاتونین از داروها هنوز زیر سؤال است. با این حال، چندین مطالعه کوچک کنترلشده با دارونما نتایج معناداری را نسبت به دارونما و آمیتریپتیلین در پیشگیری از حملات نشان دادهاند 8 . اگر شما مشکلات خواب یا ریتمهای شبانهروزی دارید، چرا ملاتونین را امتحان نکنید - ممکن است این یک جایگزین برای ضد افسردگیها باشد 9 .
بلوک اعصاب با تزریق بیحسکنندهها
روشی است که در موارد ناامیدکننده، در میگرنهای مقاوم به کار گرفته میشود. این روش جایگزین ترکیبات ضد تشنج + ضد افسردگی + اوپیودها است. بلوک اعصاب محیطی اکنون نادر نیست، اما از انجام آن بر روی زنان باردار اجتناب میشود. غرب دادههای بیشتری در مورد بلوک در بارداری جمعآوری میکند، و نتایج بسیار خوشبینانه است 10 . در برخی موارد، حملات تا نیمسال بازگشت نمیکنند.
تزریقها در یک یا چند ناحیه انجام میشود: عصب بزرگ پسسری، عصب گوش-زمانی، عصب ناحیه بالای چشمی و عصب فوقهستهای (1-2% لیدوکائین، 0.5% بوپیواکائین یا کورتیکواستروئیدها). تسکین درد بلافاصله در 80% موارد رخ میدهد. درصد کمی از افراد اصلاً بهبود نمییابند.
این روش بیشتر بهعنوان بلوک عصب پسسری شناخته میشود. لیدوکائین ایمن است، بوپیواکائین بهطور مشروط ایمن است (دادههای کمتری دارد)، و کاربرد موضعی استروئیدها هنوز در حال بحث است. در بین روشهای درمانی سردردهای مزمن، بلوک لیدوکائین در زمینه بارداری بیشترین چشمانداز را دارد.
نتایج: انتخاب داروها را باید از مرحله برنامهریزی بهدقت مورد توجه قرار داد. بهویژه مهم است که در مورد داروهای پیشگیرانه، که بهطور منظم مصرف میشوند، تصمیمگیری کنیم - تقریباً تمام روشهای پیشگیری بهتدریج پیش از بارداری قطع میشود. کمی اطلاعات اضافی ضرری ندارد، حتی اگر کاملاً به پزشک خود اطمینان داشته باشید.
چه چیزی برای درمان میگرن در دوره شیردهی مناسب است
فرآیند شیردهی از 80% زنان در برابر میگرن محافظت میکند. اگر حملات بازگشت، کنترل وضعیت در این دوره چندین برابر آسانتر از زمان بارداری است. کافی است بدانید که غلظت دارو در شیر و توانایی جذب آن توسط کودک چیست 12 .
پاراستامول بهعنوان ایمنترین گزینه در حین شیردهی در نظر گرفته میشود. غلظت در شیر مادر پایین است و متابولیسم در نوزادان تقریباً مشابه بزرگسالان است. در طول تاریخ نظارت بالینی، یک مورد بروز راش در نوزاد (2 ماهه) پس از تأثیر پاراستامول از طریق شیر مادر گزارش شده است.
NSAIDs با شیردهی سازگار هستند و ایبوبروفن به شمار داروهای انتخابی توصیه میشود زیرا دوره نیمهعمر کوتاهی دارد (حدود 2 ساعت). اگزکریشن در شیر مادر پایین است و هیچگونه عوارض جانبی گزارش نشده است. دیکلوفناک و نپروکسن باید با احتیاط مصرف شوند و شیردهی بعد از مصرف آنها 4 ساعت تأخیر بیفتد. این داروها در گروه دوم انتخابها قرار دارند.
دوزهای غیرمنظم و موردی آسپرین مجاز است، اما در کل، در مورد اسید استیل سالیسیلیک هنوز بحثهایی ادامه دارد. این ماده سطح بالایی از اگزکریشن دارد و بر روی پلاکتهای کودک تأثیر میگذارد.
تریکپتینها، حتی نوع سوزنی، تقریباً به شیر مادر منتقل نمیشوند. اما هنوز قید احتیاط محافظهکارانه (از سال 1998) برقرار است - 12 ساعت فاصله بین مصرف و شیردهی. با توجه به نیمهعمر خروجی سوماتریپتان که حدود 1 ساعت است و بیودسترس پذیرش آن بسیار کم است، 12 ساعت زیادهروی است. بیشتر مطالعات معاصر توصیه میکند که شیردهی پس از بهبودی از حمله مجدداً شروع شود.
التراتیپتان در زمان بارداری کمتر مطالعه شده، اما در دوره شیردهی نسبت به سوماتریپتان ترجیح داده میشود. زیرا ماده با پروتئینهای پلاسما پیوند میخورد و تقریباً چیزی به شیر نمیرسد. ایمنی کامل دوز 80 میلیگرم ارتراپیپتید در روز ارزیابی شده است 11 .
اوپیودها بهعنوان کمک فوری موردی و استثنایی مجاز هستند، زیرا غلظت پایینی دارند. همیشه فقط به کدئین اشاره میشود، که ضعیفترین داروی مسکن مخدر است.
ارگوتامین (آلکالوئید اسپوری) بهطور کلی ممنوع است. این دارو بسیار ضعیف است و عوارض جانبی آن بیشتر مشکلات ایجاد میکند تا تسکین. تجمع بسیار بالای آن در شیر، منجر به اسپاسم و کم آبی میشود.
داروهای ضد تهوع، بهویژه متوکلوپرامید، دارای اگزکریشن کمی بالاتر از میانگین (غیر ثابت و وابسته به بدن مادر: از 4.7 تا 14.3%) هستند اما در حین شیردهی بهطور غیر سیستماتیک مجاز هستند. در مورد کودکان عوارض جانبی ثبت شدهای گزارش نشده است. بتا-بلوککنندهها را میتوان بعد از زایمان مصرف کرد. بیشتر بررسیها به دو داروی متوپرولول و پروپرنالول به عنوان بهترین داروهای مطالعهشده اشاره دارند. میزان ترشح این ترکیبات در شیر مادر کم است و به ۱.۴% دوز متابولیزهشده مادر میرسد، که این مقدار حتی برای نوزادان نارس و کموزن نیز ناچیز است. این خبر خوبی است، زیرا برخی داروها باید بهطور منظم مصرف شوند.
داروهای ضدصرع که در دوران بارداری ممنوع هستند، در دوره شیردهی مجازند. والپروات تقریباً به شیر صدای نرسیده و حداکثر ۱.۷% از آن است، همچنین مقادیر فقط ردیابیشدهای در پلاسمای کودک مشاهده میشود. توپیرامات تا ۲۳% غلظت میدهد و اگرچه به عنوان دارویی سازگار با شیردهی شناخته میشود، در مورد کوچکترین کودکان باید کنترل شود: تحریکپذیری، انعکاس مکش ضعیف و اسهال.
داروهای ضدافسردگی، به ویژه آمیتریپتیلین، میتوانند به عنوان پیشگیری از میگرن در مواردی که داروهای اولین انتخاب مؤثر نیستند (بتا-بلوککنندهها و مکملهای غذایی) مورد استفاده قرار گیرند. سطح ماده در شیر مادر کم است و به ۲.۵% از دوز مادر میرسد. سطح ماده در پلاسمای کودک کمتر از حد قابل شناسایی یا ردیابی است. سایر داروهای ضدافسردگی بررسی نمیشوند، زیرا دورههای نیمهعمر آنها بهطور قابل توجهی بالاتر است و بهطور نظری ممکن است در بدن کودک تجمع یابند (دادهای در این مورد وجود ندارد).
مهارکنندههای ACE، به ویژه انالاپریل، برای نوزادان سمی هستند. میزان ادرار آنها به شدت کم است و تا ۰.۲% میرسد، اما با توجه به اینکه انالاپریل بهطور روزانه مصرف میشود، آن را با شیردهی ناسازگار میدانند. در برخی منابع درباره مصرف “با احتیاط و تحت کنترل” صحبت شده است.
منیزیم و ریبوفلاوین میتوانند بهصورت اضافی مصرف شوند. میزان آنها در شیر مادر بهطور جزئی افزایش مییابد.
نتیجهگیری. تمام داروهای مؤثر برای درمان میگرنهای شدید با شیردهی سازگارند، زیرا در مقادیر دارویی معنادار به شیر مادر منتقل نمیشوند. در بررسی دهها مرور و مطالعه، هیچگاه توصیهای درباره دوشیدن پیدا نکردم، اما این انتخاب همیشه به مادر بستگی دارد.
منابع و ادبیات
میخواهم به منابع اطلاعاتی توجه کنم. تمام مقالات و متا-بررسیهایی که به آنها اشاره میکنم، در نشریات بالینی با داوری منتشر شدهاند. مهمترین و جدیدترین مطالب در یک پوشه جداگانه در گوگل درایو با دسترسی آزاد قرار داده شده است.
شما میتوانید بهطور مستقل با منبع اصلی آشنا شوید، در اسناد موارد زیر وجود دارد:
۱. متون کامل به زبان اصلی، دانلود شده از sci-hub (با شمارههای پاورقی مشخص شده در مقاله (۱-۱۱) و لینکهای آنها). ۲. ترجمه ماشینی هر مقاله و مرور اصلی که به آنها اشاره میکنم (اما بدون جداول که ترجمه و فرمتکردن آنها بسیار دشوار است).
در مواد اصلی اطلاعات مفیدی در مورد انواع مختلف سردرد در بارداری وجود دارد، که نمیتوان همه آنها را در یک مقاله گنجاند. من همیشه توصیه میکنم به منبع اصلی مراجعه کنید، حتی اگر به نویسنده متن روسی اعتماد دارید. ممکن است به راهنما برای جستجوی اطلاعات پزشکی نیاز داشته باشید.
امیدوارم کار انجامشده به کسی کمک کند.