Magnésium : prévention de la migraine sans pilules
La migraine est difficile à prévenir. Les bêta-bloquants, les antiépileptiques et les antidépresseurs réduisent le nombre de crises et le niveau de douleur (1), mais la recherche de traitements moins lourds se poursuit. Le magnésium est un sujet d’étude principal dans ce domaine.
Vaut-il la peine de prendre du magnésium pour prévenir la migraine ? Analysons cela sur la base des recherches récentes et fondamentales.
Magnésium et migraine : quel lien ?
Le Mg en tant qu’ion participe à 325 processus physiologiques, parmi lesquels la synthèse de l’ADN et de l’ARN. Son manque joue un rôle non négligeable dans l’apparition des maux de tête et des auras (2).
L’insuffisance de Mg intracellulaire contribue à la dépression corticale diffuse (DCD), qui nous cause une aura lors des crises.
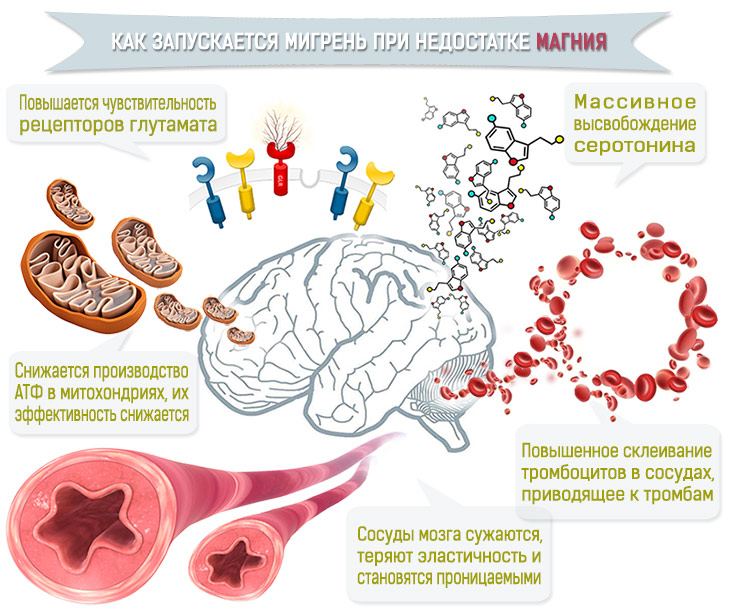
Le lien entre le magnésium et la migraine est étudié depuis les années 1980, lorsque des méthodes ont été mises en place pour déterminer la quantité de magnésium dans les cellules cérébrales par spectroscopie (MRS). Il a été constaté que pendant une crise, le niveau de magnésium dans les cellules diminue de 23% (3, 4). Comment cela affecte-t-il le cerveau ? Le fonctionnement des mitochondries est perturbé, les vaisseaux se contractent (vasoconstriction cérébrale), les plaquettes s’agrègent, de la sérotonine est libérée et la sensibilité des récepteurs de glutamate augmente. Tout cela conduit à la DCD montrée dans la vidéo ci-dessus et à la crise.
Pourquoi tant de magnésium est-il perdu lors d’une crise ?
En partie, cela est dû à des caractéristiques génétiques. Par exemple, dans une forme de migraine, des protéines mutées sont impliquées dans le transport des ions calcium dans les cellules (mutation de la sous-unité α1 du canal Ca2+P/Q de type voltage) (5). Il existe également d’autres mutations responsable de l’aura. La chaîne de réactions menant à la crise comprend tout un ensemble d’interactions “superflues”, dans lesquelles le minéral est fortement consommé.
Migraine menstruelle et déficit en Mg
Les céphalées hormonales ne répondent pas bien aux médicaments, en particulier la migraine menstruelle sans aura. Des études cliniques montrent (7) que 45% des femmes avec des crises menstruelles souffrent d’un déficit en Mg2+. Parmi elles, 15% souffrent d’une carence chronique. Des médicaments hormonaux efficaces, tels que le danazol, le tamoxifène et le leuproréline, ne parviennent pas à soulager la douleur dans ce groupe, mais le sulfate de magnésium comme thérapie d’urgence (jusqu’à 2 g par voie intraveineuse) est efficace.
L’effet des médicaments à base de magnésium sur la migraine menstruelle continue d’être étudié (8), et les résultats de la prévention sont prometteurs. Le traitement et la prévention de la migraine pendant la grossesse ont été abordés dans un article précédent.
Migraine, ménopause et magnésium
Malheureusement, les études majeures sur l’impact de la ménopause sur la migraine sont insuffisantes, surtout considérant que chez 18% des femmes après 50 ans, les symptômes s’aggravent.
Comment se manifeste la migraine pendant la ménopause :
- À un stade précoce, les crises peuvent être particulièrement sévères en raison des bouffées de chaleur et des “guerres hormonales”. Le manque de magnésium à cette période est lié à un déséquilibre hormonal ( 9 ).
- Pendant la ménopause, jusqu’à 30% des femmes ne sont plus sujettes à des crises. L’équilibre hormonal favorise un soulagement significatif des maladies, et le taux de magnésium est stabilisé grâce à la baisse des œstrogènes. Cependant, un traitement hormonal substitutif, censé prolonger la jeunesse, prolonge également la douleur et provoque des auras (10).
- En post-ménopause, la migraine devrait s’arrêter. Si les crises persistent un an après les dernières règles, il est conseillé de faire des tests supplémentaires (10).
Faut-il prendre du magnésium en plus pendant et après la ménopause ?
Cela pourrait avoir du sens. En raison de la perte d’œstrogènes et de progestérone, le minéral assume partiellement la fonction protectrice du système cardiovasculaire (10). Le niveau de magnésium dans l’urine et le sérum sanguin augmente en raison de l’épuisement du tissu osseux, entraînant une ostéoporose, ce qui fausse les résultats des analyses. En revanche, son niveau dans les érythrocytes et les lymphocytes sera faible (11), tandis que la consommation augmentera considérablement.
Comment déterminer un déficit en magnésium ?
Un test de niveau de magnésium dans le plasma sanguin ne vous dira pratiquement rien sur son déficit. En effet, 99% de l’élément se trouve dans les cellules, les os et les tissus, et seulement 1% dans le liquide extracellulaire. Lorsque son niveau sanguin tombe, le cœur réagit par des arythmies, ce qui est un signal d’hospitalisation urgente - un tel état de déficit est rare, il est donc difficile à diagnostiquer avant une crise (12).
Il n’existe pas d’analyse rapide et peu coûteuse pour déterminer si vous avez suffisamment de magnésium intracellulaire dans votre corps.
Une vue d’ensemble est obtenue à partir de trois tests :
- Concentration dans les érythrocytes, la salive et le sérum.
- Excrétion fractionnelle dans les urines (Urinary Fractional Excretion, Total Excretion of Urinary Magnesium) (13).
- Spectroscopie.
Ces analyses ne sont pas effectuées dans tous les hôpitaux, car le bon prélèvement de l’échantillon et la rapidité d’exécution du test influencent directement le résultat. La spectroscopie, quant à elle, n’est possible que si un tomographe et un spécialiste sont disponibles (14).
À l’échelle mondiale, l’évaluation clinique de la pénurie de la substance par les symptômes est cruciale lorsque réaliser un test de qualité est impossible ou extrêmement coûteux. Les premiers symptômes d’un déficit en magnésium sont des crampes nocturnes, de l’apathie, de la fatigue, un syndrome prémenstruel prolongé et de l’insomnie.
Qu’est-ce qui diminue le niveau de Mg ?
De nombreux facteurs influencent l’absorption de l’élément et son utilisation (15). Comme le composé est impliqué dans la plupart des réactions et ne s’accumule pas, il est nécessaire de maintenir quotidiennement sa concentration dans les cellules.
Quelle forme de magnésium est la meilleure ?
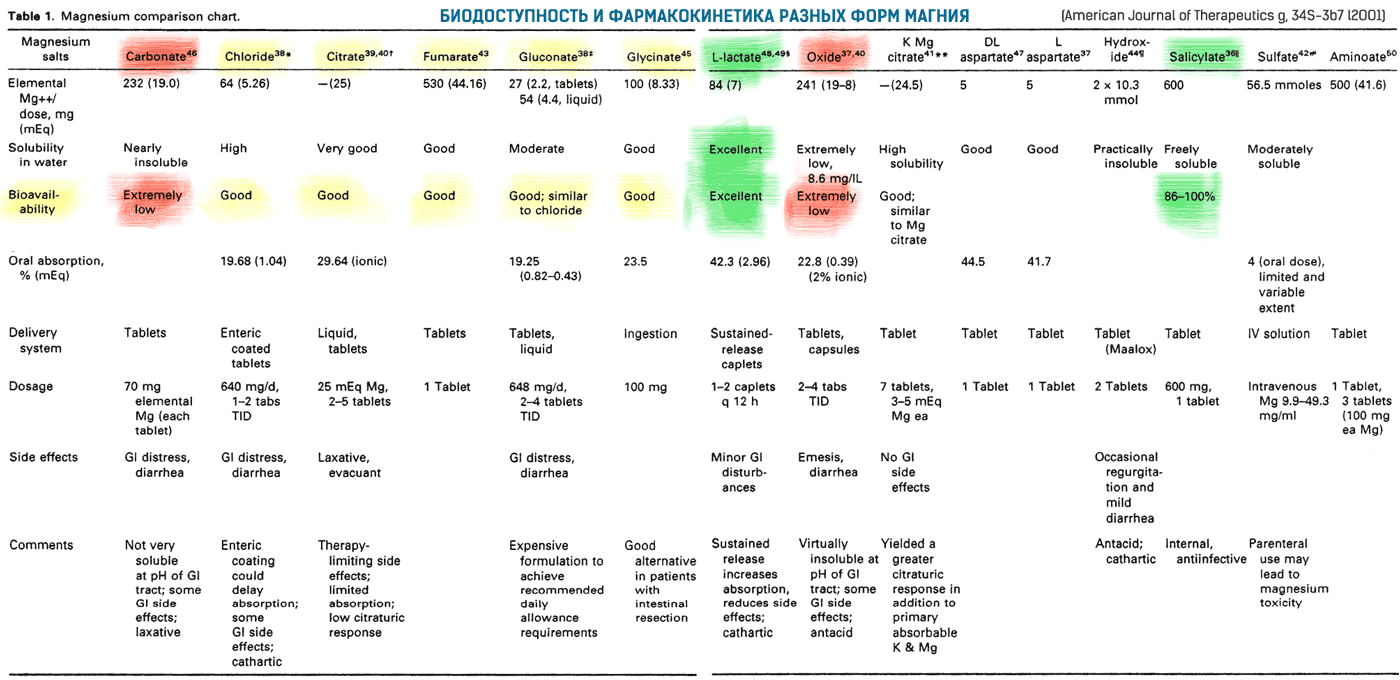
La forme de minéral la plus biodisponible est contenue dans la chlorophylle des légumes à feuilles vertes. Elle se trouve en quantité importante dans les noix et les grains entiers, mais en raison du phytate dans les céréales, l’élément est mal absorbé. Si une source supplémentaire de l’élément est nécessaire, ses meilleurs composés sont le citrate, le lactate et le chlorure (16). Il est possible d’obtenir une augmentation significative de Mg dans les cellules sanguines, et non seulement dans le plasma et le sérum, grâce au citrate et au lactate.
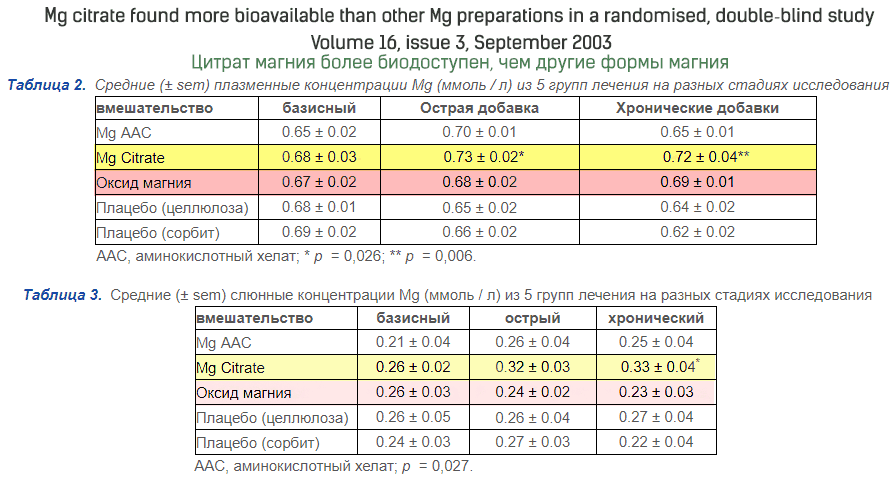
 Табличка из РКИ Bioavailability and Pharmacokinetics of Magnesium After Adrninistration of Magnesium Salts to Humans (2001). En agrandissant l'image, vous verrez que l'oxyde et le carbonate ont la biodisponibilité la plus faible.
Табличка из РКИ Bioavailability and Pharmacokinetics of Magnesium After Adrninistration of Magnesium Salts to Humans (2001). En agrandissant l'image, vous verrez que l'oxyde et le carbonate ont la biodisponibilité la plus faible.
Un régime équilibré fournit en moyenne 90 mg de magnésium par repas (17). Une bonne source peut être une eau minérale enrichie (18, 19). Il peut être difficile d’atteindre le minimum requis à partir des aliments, surtout si vous devez surveiller l’apport calorique, souffrez d’allergies alimentaires ou si certains aliments sont contre-indiqués en raison de maladies chroniques. De plus, les personnes en bonne santé peuvent absorber jusqu’à 40% de l’élément apporté par l’alimentation.
La dernière revue de la revue “Nutrients”, à ma honte et triste constatation, a complètement réfuté l’absorption du Mg par la peau (20). L’huile de magnésium transdermique n’est rien d’autre qu’un mythe marketing.
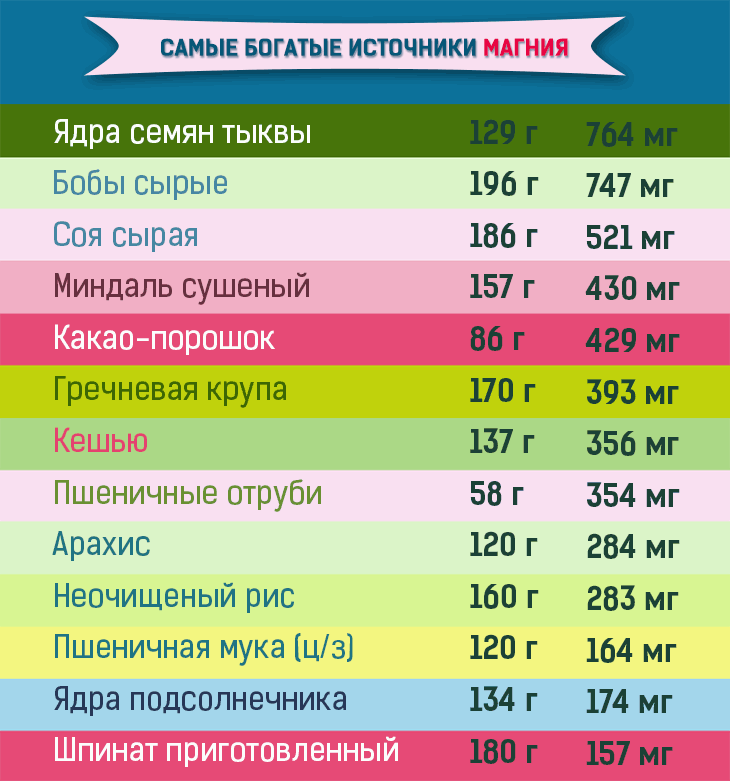 Liste sélective d'un vaste répertoire de l'USDA.
Liste sélective d'un vaste répertoire de l'USDA.
Il existe deux énormes listes d’aliments triés par leur teneur en magnésium pour une tasse de produit : “1 cup” étant une mesure de poids traditionnelle en occident. Le poids d’un produit pouvant tenir dans une tasse et la quantité de minéral qu’elle contient sont détaillés dans la Base de données nationale des nutriments de l’USDA pour la référence standard Magnésium, Mg (mg) .
Comment prendre du magnésium lors de migraines
Il n’est pas possible de soulager une crise avec, mais il est possible de réduire le nombre d’attaques et le niveau de douleur. La plupart des études s’accordent à dire qu’un cours de prévention d’au moins 2 mois est nécessaire. Enrichissez votre régime alimentaire avec les bons aliments et complétez-le avec une dose minimale de citrate ou de lactate provenant des suppléments, si nécessaire.
Une étude sur l’absorption du magnésium par l’intestin à partir des aliments et des suppléments (21) indique une dose optimale unique - 121 mg de Mg ; prendre un seul comprimé de 300 mg n’est pas judicieux - le phosphore cesse alors d’être absorbé. La prise conjointe de zinc (à partir de 140 mg) affecte négativement le métabolisme de l’élément (22).
Faites attention à la forme de la substance dans les suppléments, et non aux milligrammes. Il ne faut pas s’inquiéter d’une surdose. L’effet laxatif du Mg à certaines concentrations s’explique non pas par sa toxicité, mais par la pression osmotique dans l’intestin et l’accumulation d’eau. En dépassant la dose, vous nettoierez simplement votre intestin.
Conclusions
L’impact des nutriments sur la migraine est activement étudié et ne peut être ignoré. Parfois, il suffit d’enrichir votre alimentation avec des aliments riches en magnésium pour réduire le nombre d’attaques et soulager la douleur. Des essais cliniques randomisés contrôlés par placebo montrent que la prévention des migraines par le magnésium a un niveau de preuve C (un traitement potentiellement efficace), ce qui est plutôt bon pour les nutraceutiques (23).
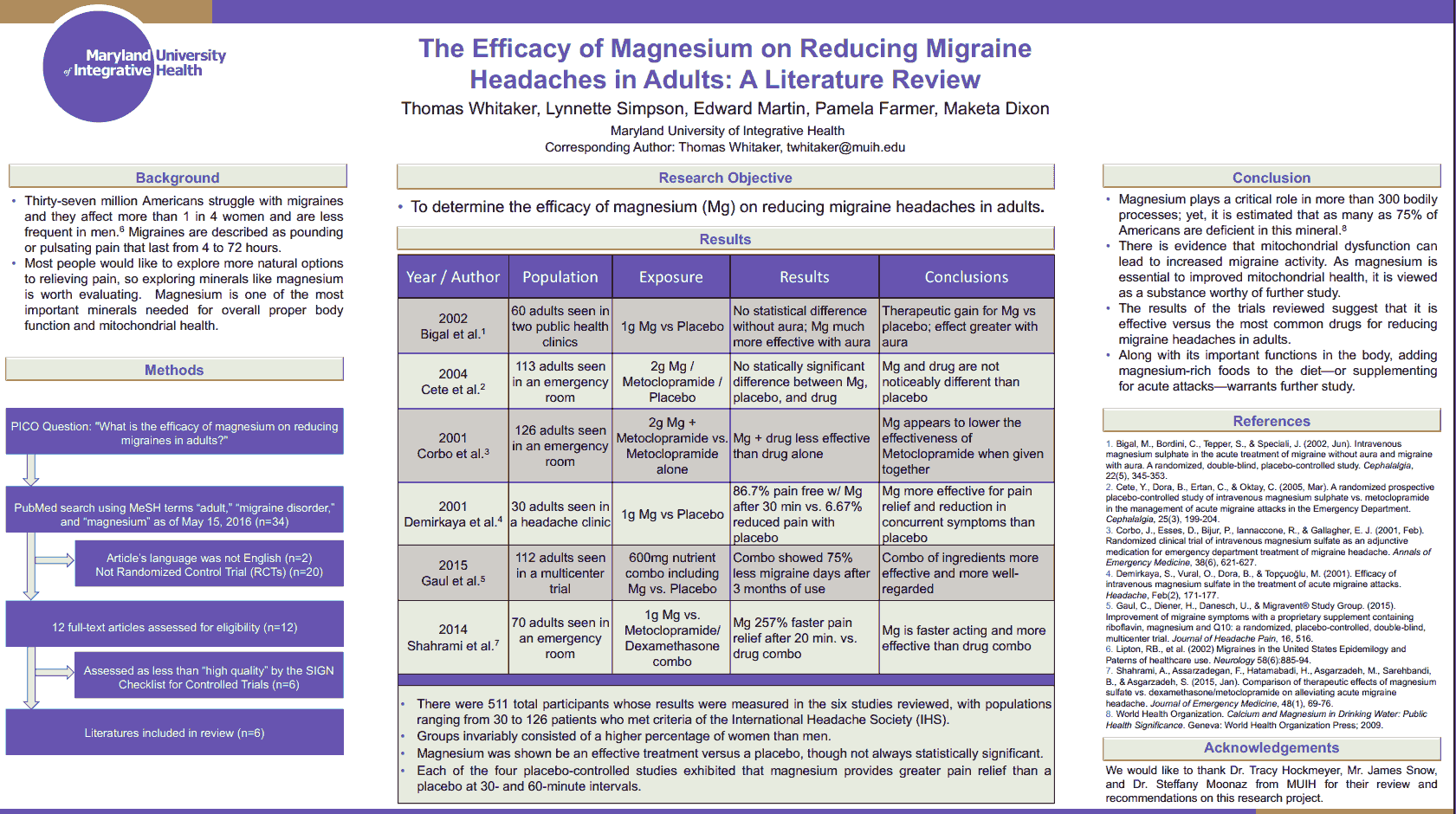 Métha-analyse de plusieurs ECR sur l'efficacité du Mg dans les douleurs migraineuses chez les adolescents.
Métha-analyse de plusieurs ECR sur l'efficacité du Mg dans les douleurs migraineuses chez les adolescents.
Bibliographie, liens, sources
Tous les liens sont rassemblés dans un dossier sur Google Drive . La plupart des articles ont été téléchargés dans leur version originale et une partie a été traduite par des moyens automatiques, donc il est possible de consulter personnellement et en détail les sources.